変形性股関節症の治療法は? 薬物療法、運動療法、関節手術後まで
なぜ一刻も早く股関節症の治療を始めるのか?
関節炎の治療は、最初の兆候で開始し、関節の退行過程を遅らせたり、止めたりする必要があります。 治療せずに放置し、体の信号を無視すると、股関節の破壊過程が加速度的に進行する可能性があります。
痛みそのものや関節の動きの制限に加え、複雑な筋肉のアンバランスが筋骨格系に生じます。
疼痛がある場合、典型的な鎮痛歩行は、損傷した関節を "温存 "し、もう一方の関節に負担をかける歩行です。
反対側の股関節に長期間過負荷がかかると、もう一方の健康な関節が急速に摩耗し、関節症になる可能性がある。
背中のアライメントが崩れ、骨盤の位置が斜めになると、体幹、肩、頭の姿勢にも影響する。
一定の期間が経過すると、体の一番外側でも筋肉痛が出現する可能性があります。

股関節症の治療
股関節症の治療は、保存的治療と外科的治療に分けられます。
股関節症治療の主な目的は、侵襲的治療、すなわち人工股関節置換術を遅らせることです。 それは常に、患者の客観的、主観的症状や医師との合意によります。
通常、保存的治療が適用され、その後、手術の妥当性と必要性を判断するために結果が評価されます。 患者の痛みが進行して急性の場合は、直ちに人工関節置換術(人工内挿術)が勧められます。
保存的治療
保存的治療では、痛みの除去、関節の可動性の向上、弱った筋肉の強化、酷使した筋肉の緩和、体重管理、身体活動の修正、仕事や通常の日常生活における適切な人間工学の指導などに重点を置きます。
薬理学的治療の代表的なものは、鎮痛薬、非ステロイド性抗炎症薬、軟骨保護薬である。
治療は、ヒアルロン酸、コラーゲン、その他の軟骨保護剤の形で関節に効果的な局所栄養を与えることに基づいており、医師は無痛注射を損傷した関節の関節包の内側に直接行います。
保存的治療では、電気療法、光線療法、超音波療法、温熱療法、水治療などの物理療法の効果を利用した受動的治療が行われる。
特定の種類の療法を選択するかどうかは、通常、鎮痛(痛みを和らげること)と治癒(再生)を目的とする効果によって決まります。
理学療法は関節炎治療の不可欠な要素であり、リハビリテーションは予防と術前・術後の両方で医師によって処方されます。
変形性関節症は、外来クリニック、病院、リハビリテーション施設で理学療法士が遭遇する最も一般的な整形外科診断の1つです。
合同セッションでは、理学療法士は患者の股関節、仙腸関節、頸椎の関節をリラックスさせ、モビライゼーションさせます。 ソフトで手技的なテクニックを使い、筋肉の痙攣に影響を与え、取り除きます。
特に臀部の筋肉と股関節付近の筋肉を強化し、安定させるためのエクササイズを患者と一緒に行う。
股関節症と運動
理学療法士は、治療の目標と患者の健康状態に応じて特定のエクササイズを選択します。 エクササイズは、予防段階、術前段階、術後段階で異なります。
術後は、一定の動作原則と制限(脚を組まない、低い姿勢で座る、股関節への負荷が大きい、過度の回旋など)を守ります。
最もよく使われるエクササイズは、 臀部の 筋肉を強化するためのグルートブリッジです。
患者は柔らかいマットの上に背中と頭全体をつけ、脚は膝を曲げた状態で横になる。 マットと背骨の間に隙間はない。 脚は全長にわたってマットに接着し、腕は体の横にゆったりと置く。 横隔膜呼吸と腹式呼吸を規則正しく行う。
息を吐きながら、患者は椎骨をマットから少しずつはがし、骨盤を天井に上げる。 臀部の筋肉を収縮させ、力を入れる。
肋骨に向かって息を吸ったり吐いたりを数回繰り返す。
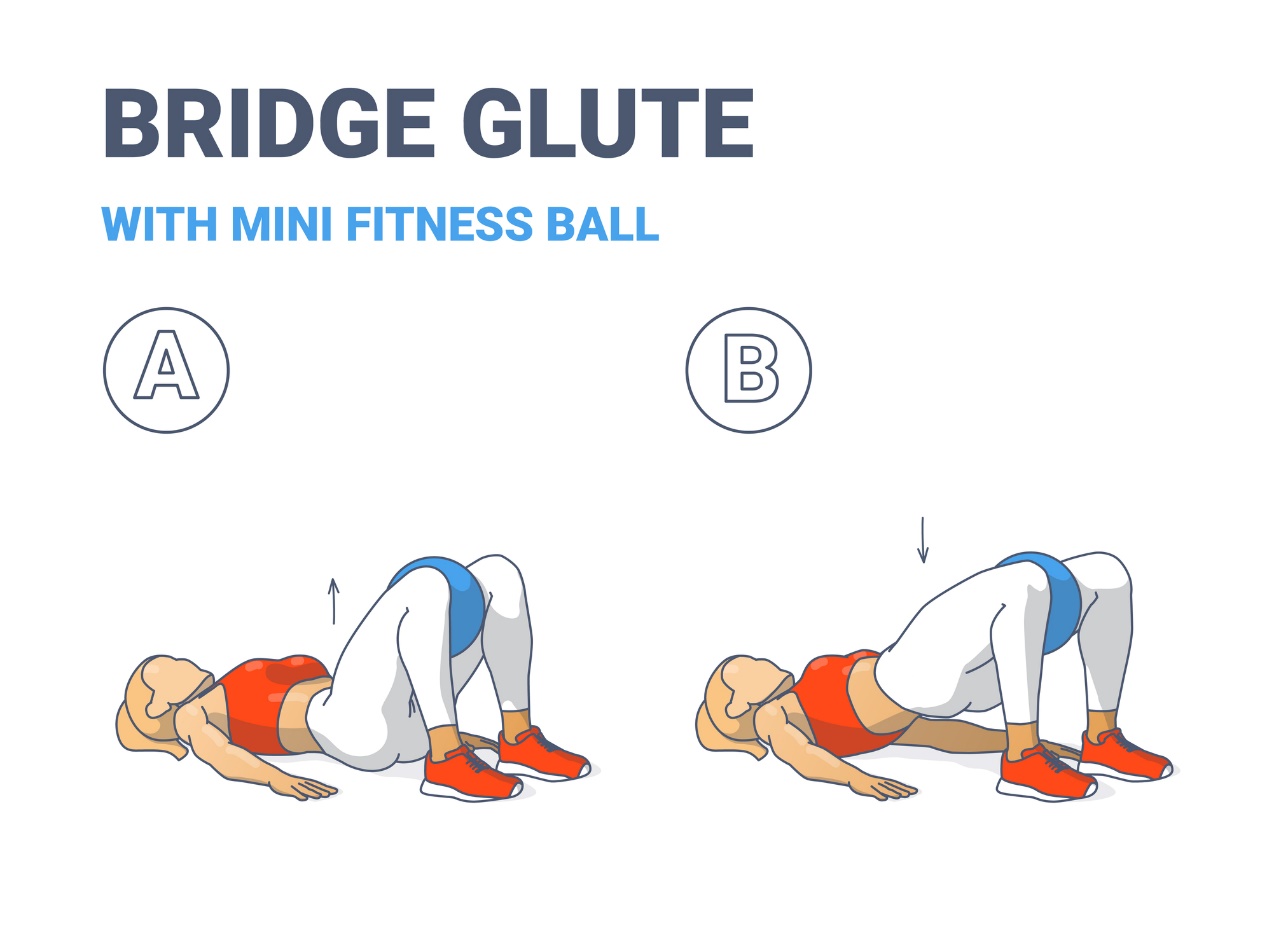
運動の安全のため、大腿部の間に柔らかい体操用ボールやクッションを置き、脚の過度の内転や交差を防ぐ。
臀筋と大腿外転筋の両方を強化するこのエクササイズのバリエーションとして(加重なし)、上臀筋ブリッジのポジションを用い、臀部の収縮と同時に膝を引き離す(フロッグ)。
わずかな抵抗(布ゴムやセラピストの手が施術者の動きにわずかに抵抗する)を受けながら練習するのがよい。
横隔膜腹式呼吸(肋骨の下側で呼吸する)に注意する。
治療をより効果的なものにし、エクササイズ中のミスを避けるために、セラピストと相談することをお勧めする。 セラピストは、患者やその診断、治療の目的に合わせたエクササイズを準備する。
生物学的治療
生物学的治療は、最も新しいタイプの保存的治療法です。 費用がかかるため、あまり行われていません。
脂肪から体内の幹細胞を採取し、損傷した関節に直接注入するもので、体内の細胞や組織を修復、再生する能力がある。
グレードIおよびIIの関節炎を持つ患者は、アンケートで主観的に健康状態の改善を評価した。 患者の約65%が、処置の6ヵ月後に痛みの軽減と損傷した関節の可動性のある程度の改善を経験している。
この治療は、関節症の低い段階で適用すればするほど、より効果的で持続的な効果をもたらす。
開発と医学の進歩により、将来的には生物学的療法が変形性関節症治療の最も効果的な形態になると考えられている。
人工股関節置換術
人工股関節置換術は、保存的治療で症状が改善しない場合に適応となります。 関節炎の程度が高く、痛みが強い場合に勧められることが多いです。
人工股関節置換術を行う最も一般的な理由は、股関節症です。
人工股関節はチタン、コバルト、クロムでできており、耐用年数が長く、部分置換術と全置換術の2種類があります。
部分置換術では、関節の損傷した部分を置き換えます。 全置換術では、関節面の両方の部分を置き換えます。
現代ではインプラントの種類も豊富になり、医師は障害の種類に応じて適切な人工関節を選択することができます。
インプラントは次のように分けられます:
- セメンテッド
- 非セメント
- ハイブリッド
骨セメントを使用するセメンテッド人工関節は、表面 が滑らかで、手術後すぐに荷重をかけることができま すが、不利な点は、最終的な交換が必要になることで す。 その場合、外科医のアクセスはより困難になります。
そのため、主に高齢者や運動不足の患者に使用される。
一方、アンセメンテッド・プロテーゼは表面が粗く、安定した固定が徐々に生じます。 欠点は、術後すぐに完全な荷重をかけることができないことです。
しかし、将来的な人工関節置換術の可能性を考慮すると、手術が容易であり、若く活動的な患者に適しています。
ハイブリッド置換術では、各骨コンポーネントはそれぞれ異なる方法で固定されます。
回復と合併症
ほとんどの場合、人工股関節置換術後の回復は簡単で、痛みもありません。 患者さんも治療者も、手術後できるだけ早く「新しい」関節が完全に使えるように努めます。
股関節周囲の筋肉のバランスが崩れ、痛みを感じることもありますが、適切なリハビリを行えば比較的早く改善します。 体と関節周囲の構造は、徐々に新しい関節に慣れていきます。
合併症の可能性は、他の外科手術と同様、全身麻酔や局所麻酔に伴うものです。 局所合併症は最小限ですが、起こり得ます。 術後の人工関節内膜の脱臼、感染症、手術部位の神経筋障害などが考えられます。
リハビリテーションは手術後すぐに開始され、理学療法士がモータースプリント、トレッドミル 、オーバーボール、体操ボールなどのリハビリ補助器具を使用して行います。
立っている間は、平らな場所で2本のフランス杖を使って歩行訓練を行い、これができるようになったら、徐々に距離を延ばして階段歩行を指導します。
術後6週間(うち約2週間は入院)は、手術した関節の適応と治癒のプロセスが行われる。 この間、患者は四肢に十分な負荷をかけてはならず、松葉杖の助けを借りて歩かなければならない。
手術した側にゆっくりと荷重をかけることで、松葉杖から解放されます。 手術当日から病院で理学療法士と一緒に練習し、その後リハビリテーション・クリニックでミーティングを行います。
その結果、完全に元の生活に戻ることができる。











