- trener.wbl.sk- ヘルニースピナーディスク
- platnicka.sk- Matějの1枚のディスクの話
- smsystem.sk
- ceztrenera.sk
椎間板ヘルニアとは:椎間板の膨隆、突出?

椎間板ヘルニアまたは椎間板ヘルニアは、椎間板ヘルニアというよりも、椎間板の膨隆や突出と呼ばれることが一般的です。 椎間板ヘルニアに起因する痛みは激しく、罹患者の生活の質を著しく損ない、身体障害の原因となります。
特徴
椎間板が脱臼すると、障害部位に激痛が生じたり、体の他の部位に放散したりする。 椎間板の損傷が他の神経学的問題の原因となるケースもある。
椎間板の膨隆は、さまざまな形をとり、さまざまな困難を引き起こします。 主に、立ったり座ったりするときの誤った姿勢の結果として、さまざまな原因から生じます。
診断は難しくありませんが、治療には忍耐が必要です。 徹底的な再評価と生活習慣の改善で十分な場合もあれば、手術が必要な場合もあります。
急性期の再燃は突然起こる。
痛みは急性(突然)で、慢性(長期)に持続する。
不快な痛み、運動障害、その他の神経学的問題を引き起こし、生活の質を低下させる。 労働不能を引き起こす。
椎間板の膨隆は、専門的には椎間板ヘルニアと呼ばれる。
椎間板障害(椎間板症)には、いくつかの椎間板の問題や病気が含まれます。 そのうちのいくつかを簡単に説明します。 いずれにせよ、椎間板ヘルニアにはより多くの時間を費やします。
脊椎の問題は高齢者だけに起こるわけではありません。 多くの若い人たちがそうであることに気づいています。 30歳から50歳の間に頻繁に起こります。
その年齢層の人口の25%にまで影響を及ぼすのです。 したがって、人口の生産的な部分に影響を及ぼすのです。
それはなぜか?
例えば、座りっぱなしの生活、座りっぱなしの仕事、長時間の立ち仕事、無理な姿勢、誤った姿勢、荷物の持ち上げ方、そしてもちろん加齢による退行性変化などである。
これらの疾患は、この時期の就業不能の最も一般的な理由である。
脊椎の問題は、文明の病と呼ばれるのは当然であるが、それは少なくとも、すべての人が一生に一度はこの問題に遭遇するからである。
腰痛は、腰痛症に代表される筋肉の痙攣に起因するもので、一般的には背骨の詰まりや背中の裂け目として知られている。
より深刻な状態は、椎間板突出のための神経の圧迫である。
痛みは、首から尾骨まで、背骨のどの部分にも起こる可能性があります(長時間座った後や事故の後など)。 痛みは、激しく、刺激的で、鋭く、刺すような性質があります。 動いたり、わずかな姿勢の変化でも悪化します。
脊椎と椎間板とは?
一言で言えば、背骨と椎間板とは
脊椎(columna vertebralis)は人体の軸であり、筋肉や靭帯とともに人体の支持(bearing)と運動装置を形成している。
もちろん、脊椎は脊髄を保護する役割も担っている。
脊柱は生理的に湾曲しており、前方への湾曲は前弯(頸椎と腰椎の領域)、後方への湾曲は後弯(胸椎と仙骨の領域)と呼ばれる。 この湾曲は生理的、つまり自然なものである。
自然な湾曲の反対は、例えば脊柱側弯症であり、これは不自然な(病的な)背骨の横への湾曲である。 しかし、わずかで微妙な横への湾曲は、すべての人に存在する。
背骨の一過性の側湾は、片足で立ったとき、片方の手足に体重を移動したとき、重い荷物を片手で持ったときなどに観察される。
脊椎は33個または34個の椎骨で構成されている。
椎骨はその位置によって背骨を分節している。
| 部位 - セグメント | 椎骨の名称 | 説明 |
| 頚椎 | 頚椎 |
|
| 胸椎 | 胸椎 |
|
| 腰椎 | 腰椎 |
|
| 仙骨脊椎 | 仙椎 |
|
| 骨格 | 尾椎 |
|
椎骨は(他の軟部構造とともに)人体の支持を形成する。 その椎間孔(椎弓孔)は、脊髄が通る脊柱管を形成する。 脊髄は椎骨C1からL1-L2の間に位置する。
脊椎 - 椎骨は互いに強固に連結しており、その連結は、例えば、以下によって形成される:
- 靭帯 - 背骨の靭帯で、背骨を硬くし、動きを補助する。
- 長いものと短いものがある。
- 長いものは背骨全体
- 短いものは隣接する椎骨をつなぐ
- 長いものと短いものがある。
- 椎間関節 - 椎間関節
- 筋肉系:背骨の筋肉は、腹部の筋肉、腰部の筋肉、骨盤の筋肉とともに
- 脊椎の運動と固定を構成する。
- 運動と姿勢において全体的に重要
- 椎間板
- などの特殊な結合
- 滑膜
- 軟骨結合
- 動かない接合部
- 仙骨と尾骨は加齢とともに骨化する。
- 滑膜
椎間板は...
椎間板は、脊椎の椎骨と椎骨の間に位置する、柔軟でありながら剛性のある椎間板である。
椎間板は椎骨と椎骨の間にある柔軟な詰め物(インサート)である。
椎間板の機能は、例えば以下の通りである:
- 歩行、ランニング、ジャンプなどの運動時の衝撃吸収
- 背骨を安定させる
- バランスを保つ
- 圧縮力と引張力をバランスさせ、表面全体に分散させる。
- 脊椎のあらゆる動き、体の屈曲や回転に相互作用する。
椎間板は椎骨の形に沿っており、高さが異なる。 高い椎間板は頸椎と腰椎の間にあり、最も高い椎間板はL5とS1の間にある。
頭蓋骨と脊椎の接合部、および頸椎の第1と第2椎骨の間には板がない。
椎間板はC2とC3の接合部からL5とS1までの背骨の椎骨の間にあり、その合計の長さは背骨の全長の約20~25%である。
椎間板の数は23。
椎間板は主に2つの部分からなり、以下の表に示す。
| 椎間板の部位 | 技術的名称 | 説明 |
| リング | 線維輪 |
|
| 核 | 髄核 |
|
| カバープレート | 椎体終板 |
|
椎間板、特に椎間板核には血液が供給されていない。
椎間板核への栄養補給は、体液の通過によって行われる。
例えば、スポンジで体液を吸い上げるときも同様である。
したがって、運動不足や長時間の座位・立位は、椎間板核への栄養補給を損なう。
これは将来の問題の一因となる。
椎間板には、その生涯を通じて静的・動的な負荷がかかる。
荷重はクリープ現象とも呼ばれる体液の排出を引き起こし、椎間板の高さは減少する。 逆に、椎間板が弛緩すると、体液が再び引き込まれ、高さが回復する。
ディスクの荷重と除荷が交互に繰り返されることにより、コアに流体の流れが生じる。
静的荷重は弾性リングを伸張させる。 内部のコアはほとんど非圧縮性である。 力はディスク全体に均等に分散される。
動的負荷は異なる作用をする。
運動中の負荷は力の不均等な分散と過負荷を引き起こします。 ここで損傷が起こります。
例えば、椎骨が傾き、椎間板に不均等な負荷がかかります。
同様に、長時間のポジショニングは椎間板の栄養に制限をもたらし、その機能と弾力性を制限する。
椎間板ヘルニアについて詳しく見ていきましょう。
椎間板には様々な問題がありますが、その一つが椎間板ヘルニアです。
椎間板ヘルニアの主な原因は、椎間板症と呼ばれる椎間板の退行性損傷です。 椎間板の高さが減少しますが、これは生化学的および構造的な変化によるものです。
退行性変化と椎間板ヘルニアは密接に関連しています。
椎間板ヘルニアとは、椎間板または椎間板の一部が解剖学的に正常な位置から逸脱した状態をいい、通常は椎体の縁を越えて広がる。
退行過程は思春期の早い時期から始まり、13歳から19歳ごろに始まると報告されています。 30歳から50歳を過ぎると、退行過程はピークに達します。
そして、椎間板ヘルニアの発生が最も多く報告されるのは30~50歳以降です。
椎間板ヘルニアは男性に多く発症します。
背骨で最も可動性が高いのは頸椎と腰椎で、最も負担がかかり、椎間板ヘルニアが最も多く発生する部位です。
具体的には
椎間板膨隆の最も多い部位は腰椎である。
より正確には
椎間板ヘルニアの主な発生部位は、椎骨L4-L5またはL5とS1の間です。
頚椎領域では、C4-C5またはC5-C6椎骨間の椎間板ヘルニアが頻発します。
胸椎はヘルニアに罹患する頻度は低いか、稀である。
L4-L5またはL5-S1椎骨間の椎間板が最も一般的です。
椎間板ヘルニアの原因はどこにあるのでしょうか?
その答えは原因の項で述べました。
しかし、ヘルニアの問題はより複雑です。 ヘルニアには様々な形があります。
椎間板ヘルニアは様々な形があります。 退行過程で、長い年月をかけて靭帯輪の構造が損傷されます。 この損傷によって靭帯輪が弱くなります。 椎間板の核は、負荷がかかるとこの弱くなった部分の上で膨張します。
しかし、注意してほしい。
変性と損傷のプロセスは、椎間板の環状部だけに影響するのではないことが示唆されている。 それは、セグメント全体に悪影響を及ぼすのである。
つまり
- 椎間板
- 椎間関節
- 椎骨そのもの(椎体)
- 靭帯
- その他の軟部構造
退行過程自体は3つの段階に分けられ、表で説明される。
| 段階 | 説明 |
| 第1段階 機能障害 |
|
| ステージ2の不安定性 |
|
| ステージ3 |
|
表はKirkalda-Willisによる変性カスケードを示している。
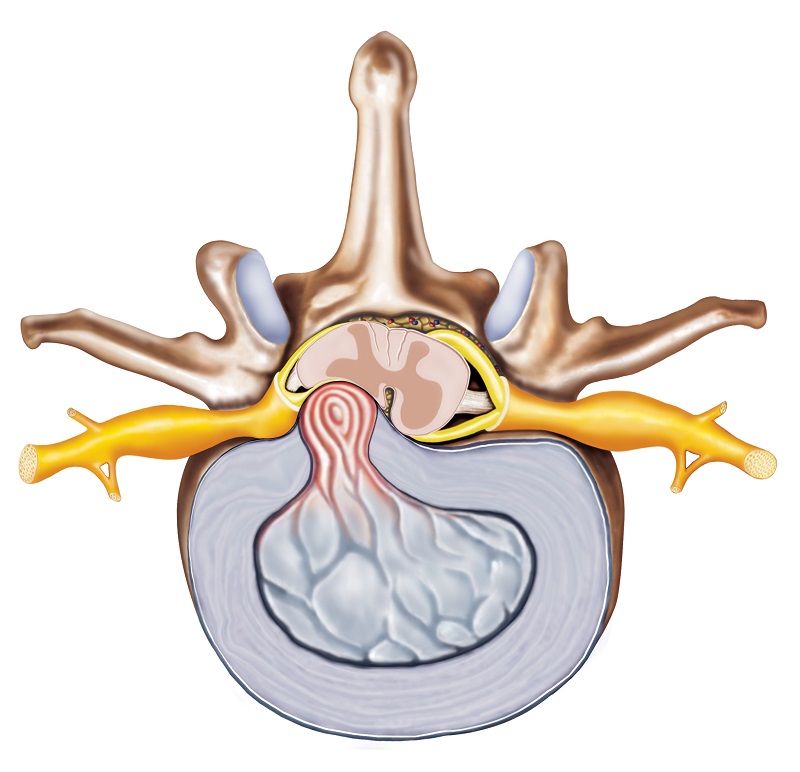
椎間板ヘルニアには様々な形態がある。
1.椎間板の膨隆
椎間板の膨隆(バルジング)とは、椎体の縁を越えて線維輪が3ミリまで左右対称に膨らむことである。 同時に、椎間板の高さは1か所だけ減少する。 線維輪は侵されない。
この段階では、ヘルニアはまだ語られません。 通常、圧迫(神経根の圧迫)は生じません。
2.椎間板突出
この病型では、椎間板の外側の薄層は保たれているものの、線維柱構造は崩壊しています。 膨張は非対称ですが、周囲に広がっています。
椎間板の核は椎間板腔を越えておらず、椎間板の縁はまだ滑らかである。
3.椎間板の突出
この場合、すでに椎間板のヘルニアである脱出です。 環膜の薄板が破れ、その破裂が起こります。
膨隆は不規則な縁を持つ。
この形態は、椎間板の一部の転位によってさらに細分化される:
- 靭帯下脱出 - 椎間板の一部が転位している、すなわち椎間板の外側にある
- 靭帯からはみ出さない。
- 椎間板を持ち上げて脱臼させる
- 大きな椎間板ヘルニアのほとんどはこのタイプである。
- 後縦靭帯が破裂した状態。
- ヘルニアの内容物が靭帯を越えて侵入する。
- 椎間板から完全に剥離する。
椎骨の構造的変化に加えて、主な問題は脊柱管の領域で神経が圧迫されることである。 その後、圧迫される部位によって神経学的な問題が生じる。
圧迫部位によって、ヘルニアは以下のように分けられる:
- 外側
- 内側
- 内側
- 孔
- 腔外
原因
椎間板障害の正確な原因は完全には解明されておらず、遺伝説や発達説などさまざまな説が唱えられている。
遺伝説は、遺伝的疾患が構造的弱化の原因であるとするものであり、発生説は、子宮内発育期の障害であるとするものである。
変性過程は基本的な理論のひとつとされている。
血管の供給と栄養の障害が機能障害を引き起こし、椎間板の構造の変化がこれに拍車をかける。
健康な椎間板は荷重を均等に分散することができる。
椎間板ヘルニアを発症させる根本的な問題は、背骨の一部に不均等、非直線的、非対称的な過負荷がかかることである。
脊椎への不均等な負荷+脊椎の特定部位への長期にわたる反復的な過負荷=問題。
これは、椎間板の退行性変化や膨隆からヘルニアへの引き金となる負の多因子性危険因子と言える。
重要な危険因子は以下の通りである:
- 外傷
- 過可動性
- 発達障害
- 代謝性疾患
- 自然老化
- 加齢
- 性別
- 家族歴(家族負担)
- 肥満
- 歩行時、座位時、臥位時の誤った姿勢や習慣
- 職業
- 過度の振動(職場環境、産業など
- 運動不足
- 正しい動作の欠如
- 座りがちなライフスタイル
- 座りがちな仕事
- 不適切な座り方
- 長時間の立位や無理な姿勢(仕事など
- 一方的な負荷と反復的な過負荷 - 仕事や活動での強制的なポジショニング
- 不適切な荷物の持ち上げ
- 不自然な姿勢での屈伸、うつ伏せの姿勢での回旋
- 喫煙
したがって、座り仕事中は時々姿勢を変える必要がある。
悪い習慣、不適切な姿勢、長時間の座位、背骨への不均等で不注意な負荷は、椎間板ヘルニアにつながる問題を引き起こす。
脊柱起立筋や体幹、体全体を支えるシステムの弱体化により脊柱が不安定になり、椎骨と椎骨の間にある衝撃吸収材(椎間板)に不均等な負荷がかかります。
椎間板の過負荷:
横たわった状態 = 25%
立った状態 = 100%
座った状態 = 150%
横たわった状態 = 200%
横たわった状態から下肢をまっすぐにして荷重を持ち上げる = 1000
問題の原因は神経の圧迫
問題の一方は、それがなぜ生じるかであり、もう一方は、それが引き起こす問題である。
痛みや神経学的問題の原因は、椎間板が脊柱管腔や神経根に膨隆することである。
椎間板の膨隆が圧迫の原因である場合、激痛から耐え難い痛みを引き起こします。 様々な神経学的問題が痛みに加わります。
どのような問題が生じるかは、脊髄や神経が圧迫される部位によって異なります。
頸椎の場合、その問題は上肢に、腰椎の場合、その部位から下肢に広がることがあります。
症状
椎間板ヘルニアの主な症状は痛みであり、その後、圧迫に起因する他の問題が発生する。 具体的な問題は、損傷部位によって異なる。
椎間板ヘルニアで起こる症状
- 突然の痛み、通常は強い痛み
- 鋭い
- 刺激性
- 刺すような痛み
- 痛みは、動いたり、姿勢を変えたり、くしゃみや咳をしたり、便を圧迫したりすると悪化する。
- 体幹の反張性傾斜
- や障害側からの圧迫によっても悪化する。
- 痛みを和らげる
- 緩和位
- 痛みのない手足に立つ
- 違和感が放散している手足の調査
- 筋肉の緊張
- こわばり
- しびれ
- 根本症状
- 感受性の低下、皮膚感覚の喪失
- 運動能力の低下、筋力低下、筋痙攣
- 横臥位、すなわち手足を膝で曲げた横向きの姿勢で痛みが軽減する。
痛みは罹患した脊髄分節に限局しており、頸椎の場合は上肢や胸部に、腰椎の場合は下肢に放散する。
ルート症候群-この言葉は何を意味するのか?
背骨に問題がある場合、ルート症候群という言葉にお気づきでしょう。
この場合、最も一般的な原因は椎間板ヘルニアです。
その他、たとえば脊椎損傷後の状態、炎症、神経や脊髄の領域における腫瘍なども、区別する必要があります。
症状としては、患部の特徴である筋緊張の低下、可動性の障害、感受性の障害、反射の障害などが典型的である。
神経圧迫による痛みは、radicular painと呼ばれる。 他の神経疾患も、関連する皮膚分節の神経支配領域に生じる痛みと関連している。
重症馬尾症候群
馬尾と呼ばれる神経が圧迫されることによって生じる重篤な疾患。
脊髄は脊柱管を通って、およそ第1腰椎から第2腰椎、つまりL1からL2まで通っている。
この症候群の特徴は、運動または感覚機能の著しい障害である。 障害は骨盤内臓器および骨盤底のレベルで起こるが、下肢にも起こる。
症状は様々で、圧迫の場所や程度によって異なります。
例えば、生殖器や直腸の感覚障害、皮膚節に続く両側または片側の脱出を伴う腰部の痛みなどがある。
運動機能障害としては、下肢の筋力低下、括約筋(括約筋)の調節障害、それに伴う失禁(尿や便の排出)などが例示される。 性機能障害が発現する。
診断
診断は病歴と身体所見に基づいて行われる。
これに特別な検査法が加わる。
臨床検査は専門医(この場合は神経内科医)が行う。
姿勢、歩行、筋肉の緊張の触診(触診)、背骨とその機能の検査、つまり背骨の力学的な動きや可動域の検査が重要である。 神経学的検査には、反射の有無や操作(Lasege操作など)など、その他の専門的な方法も含まれる。
重要な画像検査法には以下のものがある:
- X線
- CT
- MRI
- 筋電図
鑑別診断は重要であり、他の難病の原因と鑑別することを目的とする。 例えば、偽関節症候群、転倒後の脊椎骨折、炎症性椎間板・椎体疾患、変性神経疾患、心疾患、腫瘍疾患、精神疾患などである。
コース
変性過程に基づく疾患の経過は、最初は無症状で進行することもある。 急性期は、例えば、荷物を持ち上げたときだけでなく、不適切な姿勢で寝返りを打ったときにも引き起こされることがある。
例えば、うつ伏せの姿勢で下肢を伸ばしたまま重い荷物を持ち上げた場合などである。
その後、ヘルニアが進行し悪化すると、痛みや様々な神経学的問題が明らかになります。 痛みは強い傾向があり、動作や不適切な体位、あるいは体位を変えようとすると悪化する可能性があります。
朝の寝起き、うつ伏せの姿勢での立ち仕事(朝の衛生管理)、長時間の座位、自動車などの運転、咳、くしゃみ、便の圧迫なども問題となる。
また、神経学的症状として、四肢の運動障害や皮膚の過敏性がみられる。
急性期とそうでない時期を繰り返すこともある。
急激な発症とは正反対に、ゆっくりと徐々に進行し、脊椎の軽度の疼痛が増加し、他の問題が加わる。
事故、不適切なスポーツ活動、前かがみ、荷物の持ち上げ、くしゃみや背骨の風邪などが引き金になることもある。
経過は症状と同様、椎間板ヘルニアの場所や程度によって異なります。
Prevencia
Dôležité je si uvedomiť, že liečba tohto druhu, ale aj všeobecne ostatných problémov s chrbticou, vyžaduje dlhodobý prístup a zmenu celkového životného štýlu.
Liečba je dlhodobá, a závisí od ostatných opatrení, ktoré je človek ochotný pre lepší stav svojej chrbtice spraviť/upraviť/obetovať. Ešte pred vznikom samotných ťažkostí je nutné myslieť na prevenciu. Prevencia je #1.
Prevencia zahŕňa:
- pravidelné a vhodné cvičenie
- chôdzu, chôdzu a chôdzu
- správne držanie tela
- vhodné sedenie s občasnou zmenou polohy - dostatočné prestávky pri práci
- správna technika zdvíhania bremien
- odstránenie nevhodných pohybových návykov
- pozor na jednostranné zaťažovanie
- škola chrbta
Tieto preventívne opatrenia slúžia i na zlepšenie výsledkov už pri vyskytujúcich sa problémoch s chrbticou.
Nie je čas na vyčkávanie, začnime okamžite.
処理方法: タイトル 椎間板膨隆 - 椎間板ヘルニア
椎間板ヘルニア、椎間板ヘルニアの治療:薬物療法、運動療法、手術療法
もっとみる興味深いリソース
関連










