- my.clevelandclinic.org- 大人の肝炎
- medicinenet.com- 成人黄疸(高ビリルビン血症)
- niddk.nih.gov- ウイルス性肝炎とは何ですか?
- medicalnewstoday.com- 肝炎について知っておくべきことすべて
- solen.sk- 新生児黄疸、Klaudia Demová, MUDr. Mária Füssiová, MUDr. Monika KovácsováNeonatology Clinic, FNsP Nové Zámky
- my.clevelandclinic.org- ギルバート症候群
肝炎だけではない症状「黄疸」。 その正体と原因とは?
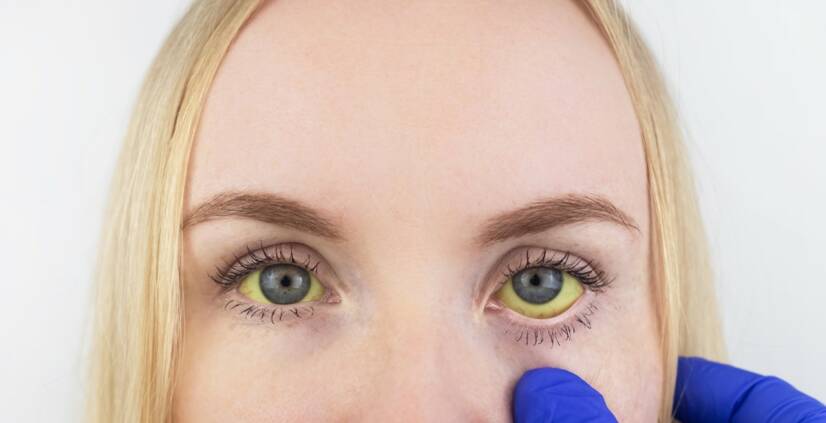
黄疸(黄疸)とは、胆汁色素であるビリルビンの濃度が上昇し、組織が黄色く変色することです。 白目や軟口蓋にわずかな増加(亜黄疸)が見られます。 黄疸はそれ自体が病気ではなく、病気の症状のひとつといえます。
特徴
黄疸には、胆石、肝炎、腫瘍など、それほど深刻ではないものから、肝臓や胆嚢、胆管などの病気を意味するものまで、さまざまな原因があります。
黄疸は、血液中のビリルビンの濃度が高くなることで起こります。 これを高ビリルビン血症といいます。
ビリルビンの正常値は2.0~17mmol/lで、通常20mmol/lを超えると高ビリルビン血症といわれます。
ビリルビンは、赤血球の色素であるヘモグロビンの構成成分であるヘムの異化産物であるため、赤血球が破壊されると生成される正常な分解物である。
通常、ビリルビンは肝臓で抱合を受け、水溶性となり、胆汁として消化管に排泄されます。 ビリルビンのほとんどは、ウロビリノーゲンとステルコビリン(ウロビリノーゲンの代謝分解産物)として糞便中に排泄されます。
ウロビリノーゲンの約10%は血流に再吸収され、腎臓から排泄されます。
多くの赤ちゃんは、ビリルビンの濃度が高い状態で生まれてくるため、新生児黄疸と呼ばれる、乳児の皮膚や眼が黄色く変色する症状を引き起こします。
この症状は、出生時に肝臓がまだビリルビンを十分に処理できないために起こります。 この症状は一時的なもので、通常は数週間以内に改善されます。
原因
黄疸の原因となるビリルビン値の上昇は、病的な生成に基づいて分類することができます。 肝前性(ビリルビン生成量の増加)、肝性(肝機能障害時)、肝後性(管閉塞時)に分けられます。
肝前黄疸(かんぜんおうだん
肝臓で処理しきれない非抱合型ヘモグロビンの産生が増加する黄疸のタイプです。
赤血球の過剰な分解により、非抱合型高ビリルビン血症が引き起こされます。
肝障害は認められません。
肝性黄疸(かんせいおうだん
肝性黄疸では、肝細胞の機能不全が見られます。 肝臓がビリルビンを抱合する機能を失っています。 肝硬変もある場合は、ある程度の障害が起こります。
そのため、血液中の非抱合型ビリルビンと抱合型ビリルビンが増加し、「混合像」と呼ばれることもあります。
肝後黄疸(かんこうごおうだん
肝後黄疸とは、胆汁の流出障害のことで、ビリルビンが排泄されずに肝臓で抱合され、抱合型高ビリルビン血症になります。
黄疸の形態別に主な代表的なものを表にまとめました。
| 肝前黄疸 | 肝性黄疸(かんせいおうだん | 肝後黄疸(かんごおうだん |
|
|
|
症状
診断
診断は、健康上の問題を訴えたときに、アナムネーゼに基づいて確立されます。 また、皮膚や目の黄色い色調を外見的に確認することができます。
その後、採血を行い、肝臓のパラメータ(ALT、AST、ALP、GGT)を評価します。
詳しくは、「肝機能検査で何がわかるのか、数値の高さは何を意味するのか」をご覧ください。
次に、SONO/USG、ERCP、MRCP、CT、MRIなどの画像診断法(その他、必要性や関連症状に応じて)を行います。
黄疸の原因となる代表的な病気
ウイルス性肝炎
ウイルス性肝炎は、肝臓に炎症や障害を起こす感染症です。 肝炎にはいくつかの種類があり、A型、B型、C型、D型、E型ウイルスと呼ばれます。
A型肝炎とE型肝炎は通常、感染者の便で汚染された食物や水との接触によって感染します。
また、加熱が不十分な豚肉、鹿肉、貝類を食べることでもE型肝炎に感染することがあります。
感染者は、ウイルスに接触してから2~7週間後に症状が現れます。 A型肝炎の患者さんは、通常、治療をしなくても数週間後に回復します。 場合によっては、症状が6ヶ月間続くこともあります。
これらの症状には以下のようなものがあります:
- 黄ばんだ目や皮膚 - 黄疸
- 濃い黄色の尿
- 下痢
- 疲労
- 発熱
- 関節痛
- 食欲不振
- 吐き気
- 腹痛
- 嘔吐
まれにA型肝炎が原因で肝不全になることがあります。 A型肝炎による肝不全は、50歳以上の成人や他の肝疾患を持つ人に多くみられます。
A型肝炎は、典型的な臨床像に加え、血液検査でA型肝炎に対するIgM抗体があるかどうかで診断されます。
A型肝炎から身を守るには? ワクチン接種を受けることです。 A型肝炎を克服した後、患者さんは生涯の免疫も獲得できます。
B型肝炎について
B型急性肝炎は、短期間の感染症です。 人によっては、症状が数週間続くこともあります。 また、症状が6カ月ほど続くケースもあります。 体が感染を退治してウイルスが消滅することもあります。
体がウイルスと戦うことができない場合、ウイルスは消えず、B型慢性肝炎感染が起こります。 B型肝炎にかかった健康な大人と5歳以上の子どものほとんどは回復し、B型慢性肝炎感染を発症することはありません。
B型慢性肝炎は長期にわたる感染症であり、幼少期にウイルスに感染していた場合、B型慢性肝炎になる可能性が高くなります。 B型肝炎に感染した子どもの約90%が慢性感染症になります。
1歳から5歳の間に感染した子どもの約25~50%が慢性感染します。 大人になって初めて感染した人のうち、B型慢性肝炎を発症する人は約5%しかいません。
B型肝炎の感染は、サハラ以南のアフリカやアジアの一部などで多く見られ、これらの地域では人口の8%以上が感染していると言われています。
B型肝炎に感染する可能性は、B型肝炎の母親から子供が生まれた場合に高くなります。
次のような人は、B型肝炎にかかる可能性が高くなります:
- HIVに感染している。B型肝炎とHIVの感染経路は似ているため。
- B型肝炎の人と一緒に暮らしたり、セックスをしたことがある。
- 過去6ヵ月間に複数の性的パートナーがいた、または性感染症の既往歴がある。
- 男性と性行為をする男性
- 薬物を注射している人
- 医療などの職業に就いていて、仕事中に血液、注射針、体液に触れることがある。
- 発達障害者のための施設に住んでいる、または働いている
- 糖尿病を患っている
- C型肝炎を患っている
- B型肝炎の多い地域に住んでいる、または頻繁に旅行している。
- 腎臓の透析を受けたことがある
- 刑務所に住んでいる、または働いている
- 1980年代半ば以前に輸血や臓器移植を受けたことがある。
B型肝炎の急性合併症
まれに、急性B型肝炎が急性肝不全を引き起こすことがあります。 これは、肝臓が突然機能しなくなる状態です。 急性肝不全の人は、肝移植が必要になることがあります。
B型肝炎の慢性合併症
B型肝炎が慢性化すると、以下のような状態になることがあります:
- 肝硬変-瘢痕組織が健康な肝臓の組織に取って代わり、肝臓が正常に機能しなくなります。 瘢痕組織はまた、肝臓を通る血流を部分的に遮断します。 肝硬変が悪化すると、肝臓が機能しなくなり始めます。
- 肝不全-肝臓が著しく損傷し、機能しなくなる。 肝不全は、肝臓病の最終段階である。 肝不全の人は、肝移植が必要になる場合がある。
- 肝臓がん - B型慢性肝炎の方は、定期的に血液検査と超音波検査を行います。 がんを早期に発見することで、治る可能性が高くなります。
B型肝炎の診断には、問診、身体検査、B型肝炎の抗体を検出する血液検査、超音波検査が行われ、まれに肝生検が必要となることもあります。
B型肝炎の治療は、慢性期になってから開始され、抗ウイルス剤(ラミブジン、アデホビル、エンテカビル)やペグインターフェロン アルファ-a2(ペガシス)などが使用されます。
B型肝炎から身を守るにはどうしたらよいですか?
B型肝炎ウイルスワクチンに加えて、A型肝炎も予防できる混合ワクチンもあります。
実際の接種は、それぞれの接種スケジュールに従って行われます。 通常、時間間隔をあけて3回の注射が必要です。 ワクチンの処方と投与は、かかりつけの医師に依頼してください。
C型肝炎
C型急性肝炎は短期間の感染症で、症状は6ヶ月ほど続きます。 体が感染を食い止め、ウイルスが消失することもあります。
C型慢性肝炎は、長期にわたる感染症です。 C型慢性肝炎は、体がウイルスと戦うことができなくなったときに発症します。 C型急性肝炎の人の約75~85%がC型慢性肝炎を発症します。
C型慢性肝炎の早期診断と治療により、肝障害を防ぐことができます。 治療しない場合、C型慢性肝炎は慢性肝疾患、肝硬変、肝不全または肝癌を引き起こす可能性があります。
C型肝炎のリスクがある人
- 注射薬使用者
- 1992年以前に輸血を受けたか、臓器移植を受けた人
- 血友病の患者さんで、1987年以前に凝固因子の投与を受けている方
- 透析患者
- 血液や感染した針を扱う仕事
- タトゥーやピアスをしている方
- 刑務所で働いている、または生活している
- C型肝炎の母親から生まれた方
- HIVに感染している
- 過去6ヶ月間に2人以上の性的パートナーがいる人、または過去に性感染症にかかったことがある人
- 男性と性行為をする、またはしたことがある男性
- 感染者の性的パートナー
C型肝炎の診断には、病歴、身体検査、血液検査によるC型肝炎抗体の検出、C型肝炎RNA検査、ウイルスジェノタイプの検出が含まれます。
超音波検査が行われ、まれに肝生検が必要になることもあります。
C型肝炎の治療には、ペグインターフェロン、抗ウイルス剤(リバビリン、ダクラタスビル、エルバスビル、レディパスビル、オンビタスビル、ダサブビル)が使われます。 治療期間は8~24週間で、ウイルスの遺伝子型、肝臓の損傷の程度、C型肝炎の治療歴などによって変わります。
C型肝炎から身を守るにはどうしたらよいですか?
C型肝炎に対する予防接種はありませんが、現在も開発中です。 そのため、一定のガイドラインに従うことが必要です:
- 注射針や薬物を作るための材料は共有しない。
- 他人の血液や腫れ物に触る場合は、手袋を着用する。
- 刺青師やピアッサーは、滅菌された器具と未開封のインクを使用していることを確認する。
- 歯ブラシ、カミソリ、爪切りなどの身の回り品を共有しない。
- 乱暴な振る舞いを避ける
D型肝炎
D型肝炎ウイルスは珍しく、B型肝炎ウイルスに感染した場合にのみ感染します。
B型肝炎から身を守ることで、D型肝炎から身を守ることができます。つまり、B型肝炎ワクチンを接種することです。
急性D型肝炎は短期間の感染で、症状は他の肝炎と同じで、重症化することが多い。
D型慢性肝炎は長期にわたる感染症で、体がウイルスから身を守れなくなり、ウイルスがなくならないことで発症します。
慢性B型肝炎とD型肝炎の人では、慢性B型肝炎だけの人よりも合併症の発生頻度が高く、より早く発症します。
新生児黄疸(おうだん
黄疸は、新生児において医療や入院を必要とする最も一般的な疾患です。
成熟した新生児の60~85%までが罹患すると言われています。
新生児黄疸の皮膚と強膜の黄色い変色は、非抱合型ビリルビンの蓄積に起因する。 ほとんどの乳児において、非抱合型高ビリルビン血症は正常な一過性の現象を反映している。
非抱合型ビリルビンは神経毒性があり、新生児死亡の原因となり、生存している乳児には生涯にわたる神経学的後遺症(ケルニクテルス)が残る可能性があるため、注意が必要である。
新生児黄疸の危険因子は以下の通りです:
- 人種:東アジア人、アメリカン・インディアンでは有病率が高く、アフリカ人、アフリカ系アメリカ人では有病率が低くなります。
- 地理:高地に住む集団で有病率が高く、例えば、ギリシャに住むギリシャ人はギリシャ国外に住む人よりも有病率が高い。
- 遺伝的および家族的リスク:有病率は、新生児黄疸が顕著な兄弟を持つ乳児、特に兄姉が新生児黄疸の治療を受けている乳児で高い。 また、ビリルビン代謝に関わる酵素やタンパク質をコードする遺伝子に変異や多型を持つ乳児で高い。 ホモ接合性またはヘテロ接合性のグルコース6-フォスファターゼ脱水素酵素(G-6PD)欠損や他の遺伝性溶血性貧血の乳児で高い。 これらの遺伝子変異を併発した場合には新生児黄疸は悪化する。
- 栄養:母乳栄養児や栄養不良児で発症率が高く、そのメカニズムは完全には解明されていないが、栄養不良を含めると、腸肝ビリルビン循環の増加が黄疸の遷延に寄与していると考えられる。
- 母体因子:糖尿病の母親の乳幼児は発症率が高く、ある種の薬剤の使用は発症率を高め、ある種の薬剤は発症率を下げる。 授乳中の母親が服用する一部の漢方薬は、明らかに乳児の黄疸を悪化させることがある。
- 出生時の体重と妊娠期間:未熟児や低出生体重児で発症率が高くなります。
- 先天性感染症
ビリルビン値が1.5mg/dl(26μmol/l)を超えると異常とみなされ、5mg/dl(86μmol/l)を超えると黄疸が臨床的に顕在化する。
治療方法
非抱合型高ビリルビン血症の治療の目標は、ビリルビン濃度をビリルビン神経毒性のリスクが低い範囲に維持することである。
高ビリルビン血症の原因治療は、原因疾患の治療が基本であり、病歴、臨床症状、臨床検査、画像検査などをもとに、患者を徹底的に鑑別診断し、基礎疾患の正しい診断が確立されて初めて可能となる。
対症療法としては、経腸栄養の最適化、光線療法、交換輸血、薬理学的介入などがある。
光線療法は、皮膚に存在するビリルビンを光で分解して無毒化し、肝機能とは無関係に体外に排泄させることでビリルビン濃度を低下させます。
ある波長の光は、非抱合型ビリルビンに作用して水溶性に変化させ、尿として体外に排泄される。
ジルベール症候群
ギルバート症候群は古典的な意味での病気ではなく、ビリルビン代謝の一般的で良性の遺伝性変異であり、人口の6%に見られる可能性があります。 変異した遺伝子はUGT1A1と呼ばれています。
ギルバート症候群の方は、ビリルビンを正常値に保つための肝酵素が十分に作られないため、過剰なビリルビンが体内に蓄積され、高ビリルビン血症となります。
症状について
ギルバート症候群の約3人に1人は自覚症状がなく、他の病気の血液検査を受けて初めて病気であることがわかるといわれています。
症状がある方の中で最も多いのは、血液中のビリルビン濃度が高くなることによる黄疸です。 黄疸は皮膚や白目が黄色くなりますが、有害ではありません。
また、ギルバート症候群の方にも時々見られます:
- 濃い色の尿や粘土のような色の便が出る。
- 集中力の低下
- めまい
- 腹痛、下痢、吐き気などの胃腸障害
- 疲労感
- 発熱や悪寒などのインフルエンザ様症状
- 食欲不振
この病気の診断は、典型的な臨床像と血液検査に重点を置いて行われます:
- 肝機能検査とビリルビン値の測定。
- 遺伝子検査では、ギルバート症候群の原因となる遺伝子変異があるかどうかを調べます。
予後について
黄疸があると黄色く見えるので心配になりますが、黄疸やギルバート症候群は治療の必要はありません。
胆嚢結石(たんのうけっせき
胆嚢は、お腹の右側、肝臓のすぐ下にある小さな洋ナシ型の臓器で、肝臓で作られた胆汁を貯蔵する働きがあります。
胆嚢に結石ができると(胆嚢結石症)、右上腹部や中央の胃のあたりに痛みが出ることがあります。
胆嚢の痛みは、揚げ物などの高脂肪食を食べた後に起こりやすくなりますが、いつ起きてもおかしくないものです。
胆石による痛みは、通常数時間しか続きませんが、激しい痛みを伴うこともあります。
胆石が治療されないまま、あるいは認識されないまま放置されると、症状が悪化することがあります。 症状は以下の通りです:
- 高熱
- 急速な心拍数
- 皮膚や白目の黄ばみ(黄疸)
- 皮膚のかゆみ
- 下痢
- 寒気
- 混乱
- 食欲不振
上記の症状は、胆嚢の炎症、胆石が胆管に移動した場合(胆管結石症)、膵炎(膵臓の炎症)などで起こります。
胆嚢結石には、コレステロールが過剰になってできるコレステロール結石と、ビリルビンが過剰になってできる色素結石があります。 胆嚢内の胆汁が濃くなった小さな石は、胆嚢汚泥またはスラッジと呼ばれています。
診断には腹部超音波検査や腹部CT検査が用いられ、不明確な場合は、胆嚢の放射性核種検査や、高ビリルビン血症(ビリルビンの上昇)や肝臓の数値の上昇を示す検査項目が診断の決め手となります。
治療法
無症状の場合は、胆汁をサラサラにする薬(デオキシコール酸、ウルソデオキシコール酸)、鎮痙薬(けいれんを抑える薬)、鎮痛薬、炎症に対する抗生物質による治療が行われます。
胆管に詰まった結石は、ERCP(内視鏡的逆行性胆管鏡検査)で対処します。 ERCPは結石の特定と結石の除去の両方を行います。
超音波による結石破砕術(リソトリプシー)は成功例が少ないため、減少傾向にあります。 胆嚢に多数の結石がある場合は、胆嚢摘出術を行うことがほとんどです。 胆嚢摘出術は腹腔鏡下で行います。
処理方法: タイトル 黄疸
黄疸の治療
もっとみる興味深いリソース
関連










