- orthopedie-traumatologie.cz- 脊椎症
- solen.cz- 脊椎の退行性疾患
- plnohodnotnyzivot.sk
- wikiskripta.eu- 頸椎症
脊椎症:脊椎の成長とは何か、なぜ起こるのか?
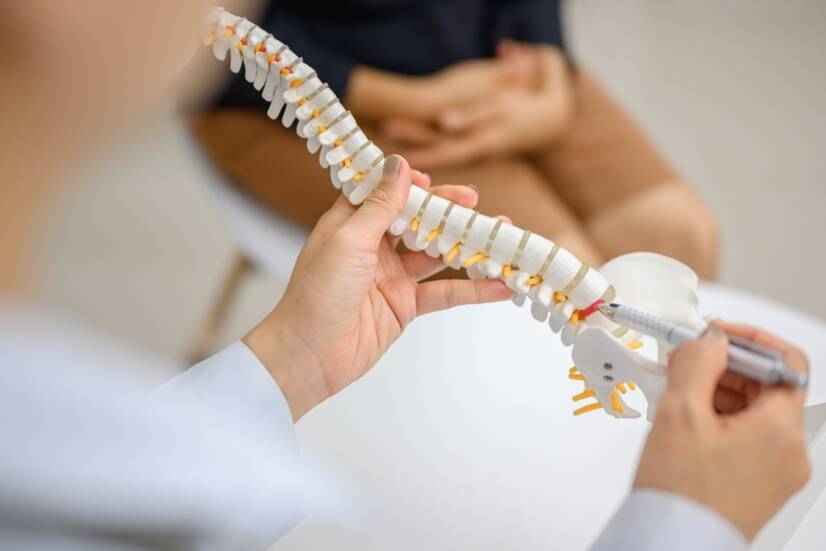
脊椎症は脊椎の退行性疾患に分類され、脊椎のどの部分にも起こり、腰痛だけでなく他の症状も引き起こす。 特に中高年によく見られる問題である。
特徴
脊椎の痛みは、変性過程である脊椎症に起因することもある。 脊椎症は、椎骨と椎間領域全般に影響を及ぼす。
この退行過程は、首から胸椎、腰椎まで、脊椎のどの部分にも影響しますが、脊椎全体が一度に侵されることもあります。
脊椎症は腰痛だけでなく、その他の問題の原因ともなる一般的な疾患のひとつです。 これらは神経性のものです。
脊椎症は主に中高年に起こりますが、これは退行性変化であるためで、年齢が高くなることもその条件となります。
損傷の程度は、椎骨から椎間板、関節面、靭帯などの他の構造に至るまで、脊柱セグメント全体に影響する。
この問題を分かりやすく説明するために、脊椎に関する簡単な情報も提供する。
脊椎、椎骨、椎間板、関節、靭帯
脊椎は人体を支える役割を担っており、体重を支えるだけでなく、広い範囲での運動にも役立っている。 脊髄も脊椎を横切って走っており、脊椎を損傷から守っている。
脊椎は33~34個の椎骨からなる。
椎骨は互いに連結しており、この連結は固定されているが可動性である。 脊椎はいくつかの構造とメカニズムから成り立っている。
椎骨はいくつかのメカニズムでつながっている:
- 靭帯 - 個々の椎骨だけでなく脊椎全体をつなぐ靭帯。
- 脊椎の短い靭帯 - 椎骨と椎骨の間
- 長脊椎靭帯 - 脊椎に沿ってある。
- 椎間関節 - 椎骨の関節面。
- 椎間板 - 椎骨の運動と衝撃吸収に使われる。
- 特殊な連結部 - 例えば、仙骨のような軟骨やその他の動かない連結部。
- 背中の筋肉 - 固定に使われるが、運動にも使われる。背骨の筋肉に加えて、腹部や骨盤の筋肉も重要である。
椎骨は...
椎骨は骨であり、体の重さに耐え、動くために重要である。
椎骨は33個か34個あり、互いにつながっていることで背骨が動きます。 私たちは、首から尾骨までの椎骨をその位置で呼んでいます。
表は背骨の各部位と椎骨の名称を示している。
| セクション | ラテン語 | 説明 |
| 頚椎 | 頚椎 |
|
| 胸椎 | 胸椎 |
|
| 腰椎 | 腰椎 |
|
| 仙椎 | 仙椎 |
|
| 骨格 | 尾椎 |
|
椎骨の特殊な形状は、脊椎の可動性を可能にし、また身体を支える骨格を形成する。
例えば、脊髄が通る脊柱管は、頸椎、胸椎、腰椎の椎弓開口部(椎間孔)を形成している。
椎骨は、体、弓、突起など複数の解剖学的構造からなる。
椎体
ラテン語で椎体とも呼ばれ、椎骨の前部を形成する。 主に体重を支える機能を持つ。
椎体の高さは様々で、最も大きい椎体は腰椎である。 一方、最も薄い椎体は頸椎にある。
椎体の上面と下面は平らで、椎間板がその形状に適応している。
椎骨のアーチ
アーチの一部分は、脚(ペディクル)によって椎体とつながっている。
アーチのもう一方は椎間板で、脊髄が通る両側の椎骨開口部を形成している。
ペディクルはまた、その小さな切り欠 きによって解剖学的に重要であり、脊髄神経が通 る椎間孔を形成する。
椎体突起
椎体突起は椎骨のもう一つの重要な部分である。
椎骨には3種類の突起がある:
- 棘突起(きょくとっき)。
。- 背中の皮下で触診できる。
- 筋肉の付着部もこれらの突起につながっている。
- 横突起(processus transversi)は一対の突起である
- 筋付着部
- 胸部と肋骨の付着部
- 関節突起(processus articulares)は一対の突起である
- 椎弓の足部の後方にある。
- 椎骨の関節はここにある。
- 軟骨を含む
椎間板
椎間板(disci intervertebrales)は椎骨と椎骨の間にあり、椎骨に付着し、椎骨の形状に沿っている。
椎間板は柔軟であるが、剛性もあり、衝撃吸収と運動そのものの機能を保証している。
椎間板の主な機能は以下の通り:
- 衝撃吸収 - 歩行、走行、ジャンプ、運動全般
- 脊椎の安定化
- バランスの維持
- 圧縮力と引張力のバランス
- 椎間板と椎骨の表面全体に力を分散させる。
- 椎間板は背骨のあらゆる動き、体の曲げ伸ばし、回転に関与している。
椎間板は椎骨と同様、大きさが異なり、頚椎領域では小さく、腰椎領域では大きい。
椎間板の数は23。
椎間板は、椎骨C2-C3からL5、S1までの椎間を埋めている。
表は椎間板の構成を示している。
| 部位 | ラテン語 | 説明 |
| リング | Anulus fibrosus |
|
| 核 | 核 pulposus |
|
| カバー プレート | 椎体 内板 |
|
椎間板には生涯を通じて負荷がかかり、静的な力だけでなく動的な力も加わる。
脊柱にかかる不均等な過負荷は、時間の経過とともに、腰痛やその他の神経学的問題を引き起こす変化をもたらします。
椎間板、より正確にはそのコアには、血液や栄養が供給されない。
栄養補給は運動中に行われる。
椎間板の緊張と弛緩が交互に繰り返されることで、栄養分や老廃物を含んだ体液が流れたり排出されたりする。 この現象は、特に歩行時に有益である。
逆に、運動不足や座りっぱなしのライフスタイルは、体液の流速が低下するため、椎間板に悪影響を及ぼします。 これは椎間板の栄養補給に影響を及ぼし、最終的には椎間板の機能性にも影響を及ぼします。
椎間関節
椎間関節(articulationes intervertebrales)は、椎骨間の運動を担っています。
椎間関節は頸椎、胸椎、腰椎の突起の間にあり、脊椎の部位によって形や大きさが異なります。
可動域の狭い胸椎では、より短い。
椎間関節+椎間板を圧迫する機能=機能単位。
前屈、側屈、回旋(回旋)の機能を持ち、ある程度バネのような動きもする。
なぜこのような情報を提供するのか、と?
脊椎症は脊椎領域とそのセグメント、または脊椎のいくつかの部分に影響を及ぼします。
では、脊椎症とは何でしょうか?
脊椎症=退行過程。
椎体、椎間板、関節、靭帯に影響を及ぼし、微小循環(血液供給)にも影響を及ぼします。
退行性変化は通常、中年期から老年期に現れ始めますが、それまでは無症状であることもあります。
加齢に伴い、椎間板内の水分比率が変化する。
その結果、椎間板の高さが減少し、セグメント全体の長さが変化することで、結合線維に対する長さの不均衡が生じる。
これは椎間板と椎体への不適切な荷重分散によってさらに悪化する。
椎間板に影響を及ぼす病的過程=骨軟骨症。
小さな椎間関節の損傷=脊椎関節症。
この病的変化により、椎体や椎間板のレベルで小さな損傷(微小外傷)が生じる。 破壊された構造は元の組織では治癒しない。
損傷した組織は、骨棘という骨の塊に置き換わります。
骨棘の形は様々で、左右非対称であったり、薄かったり、厚かったり、棘や嘴のような形をしていたり、椎間板の橋渡しのような形をしていたりします。 この橋渡しは実際には2つの椎骨が融合したもので、その結果、問題となっている部分が固定されます。
椎体の硬化(椎体の構造の変化)を伴うこともある。
このプロセスを通じて、身体は椎間関節の過可動性と椎間板の幅の狭さから生じる脊柱セグメントの不安定性を補おうとする。
骨棘は、周囲の構造物や神経組織、脊髄神経を刺激することがある(一般的ではない)。 そのため、疼痛やその他の神経学的問題と関連している。
骨棘は背骨の可動域が大きい部位に最も多く形成される。
そしてそれは、頸椎、胸椎、腰椎の付け根である。
原因
脊椎症の原因は、特に生体の老化に基づく退行過程である。
しかし、脊椎症の進行には、遺伝的素因や家族歴など、特定の要因も関与している。
現在では、不適切な生活習慣が脊椎疾患の主な原因として指摘されることが多くなっている。
座りっぱなしの生活習慣は、椎間板への栄養の伝達速度を低下させ、長期的に適切な機能に悪影響を及ぼします。
脊椎症に共存する危険因子
- 年齢
- 中年早期
- 老年期にピーク
- 遺伝的素因と家族歴
- 座りがちなライフスタイル
- 代謝性疾患
- 外傷
- 心血管系の疾患
- 血流および血管透過性の障害
- 背骨の筋肉と靭帯の過負荷
- 長時間の片側荷重
- 作業負荷と重労働
- 荷物の持ち上げ
- 不適切な持ち上げ方
- 座り仕事
- 長時間の運転
- 不良姿勢と不適切な動作習慣
症状
脊椎症は長い間無症状のこともあり、X線所見から診断に至る。
X線所見:
45歳では約50%
60歳では90%以上にみられる。
肥大は周囲の構造物に刺激を与えることがある。 特に頚椎症の場合、神経根の刺激に後発性肥大が関与することはあまりない。
痛みは通常軽度で、変動する。
痛みは、長時間の立位、座位、1つの姿勢の持続(仕事中)だけでなく、肉体的労作によっても悪化する。
症状の有無は脊椎症の部位や程度に影響する。
例:頚椎症
背骨の頚椎部分を侵す退行過程である。
椎間腔が著しく狭くなると、特定の動作によって神経が圧迫されることがあります。
最も重篤な状態では、脊髄や脳へ血液を運ぶ血管が通る空間が制限されることもある。
その後、患部の位置によっては、当該部位への十分な血液供給に問題が生じる。
痛みは通常軽度で、長く続いたり再発したりする。
痛みは後頭部、肩、上肢に放散することもある。 痛みは片方または両方の上肢、肩から前腕、手へと放散することもある。
脊椎症では、神経根の炎症である神経根症が起こることもあり、頸椎のC6とC7に最も多く発症すると報告されています。
この場合、痛みは頸部に起こり、上肢、肩甲骨の間、あるいは胸部にまで放たれます。 しびれやうずき(知覚障害)、脱力感、あるいは知覚障害を伴います。 さらに、頸部と関連する手足の筋力低下が伴います。
腰椎を侵す脊椎症は腰椎症と呼ばれ、脊椎症全体の約10~12%を占める。
診断
診断は、いくつかの方法に基づいて行われる。 患 者から病歴を聴取することが重要であり、医師は臨床症状も観察す る。
神経学的検査では、すべての脊髄疾患と同様に、姿勢、歩行、可動域、つまり姿勢と動作の一般的な状態を調べます。 専門医は反射と操作の検査を行います。
X線検査、CT検査、脊髄造影検査、磁気共鳴画像検査などの画像診断が重要であり、さらに筋電位や筋活動の測定である筋電図検査が加わる。
脊椎症は他の疾患との鑑別診断が重要であるため、血液検査も行うことが望ましい。 骨組織検査(デンシトメトリー)。
鑑別診断では、以下のような他の病気についても考える必要があります:
- 強直性脊椎炎(Bechterew病)
- 脊椎の炎症
- 脊椎症
- 脊椎すべり症
- 骨粗鬆症
- 怪我
- 片頭痛または緊張型頭痛
- 筋萎縮性側索硬化症または多発性硬化症
- その他
コース
変性過程であるため、主に中年期に発症し、老年期にピークを迎える。 脊椎症が存在し、X線所見で示されることもあるが、臨床症状はない。
軽度の脊椎症は通常無症状である。
椎骨の損傷の程度によっては、痛みを伴うことがある。 痛みは長期間続くこともあり、ある期間ごとに再発することもある。
痛みは、長時間の座位、立位、同じ姿勢でいること、体を動かすことなどで悪化する。 そのため、一日中負荷がかかるため、日中に痛みが増す。
また、手足などに放散痛が出ることもあります。
頚椎が侵されれば上肢に、腰椎が侵されれば下肢に痛みが出る。
経過は病変の程度に直接左右されます。
骨増殖がスペースを著しく制限する場合、より深刻な神経学的問題が生じる可能性がある。 これらはその後、神経根症候群として現れる。
痛みは知覚異常(しびれ)や筋力低下を伴う。
頸椎は脊椎の中で最も俊敏な部位であり、この部位の痛みが上肢に広がることもありますが、頭部や胸部、肩甲骨の間にまで広がることもあります。
胸椎は肋骨と胸郭があるため、比較的丈夫です。 脊椎症による痛みは、この部位ではあまりみられません。 例えば、痛みが胸や肋骨に沿って放散するような場合です。
腰部の脊椎症は、神経が圧迫されている可能性があるため、問題があると考えられます。
神経根症では、足の感覚障害や筋力低下もみられる。
臀部から仙骨に痛みが移動する場合は、坐骨神経痛(坐骨神経の炎症)の可能性もあります。
表は、各脊椎の損傷によって起こりうる問題の一覧である。
| 脊椎セクション | 問題の内容 |
| 頸部 |
|
| 胸部 |
|
| 腰部 |
|
|
軽症の場合は、無症状または軽度の経過をたどることを忘れてはならない。
その反対は
重度の変性障害。 脊椎原性脊髄症、感覚障害、運動障害、反射障害につながることがある。 | |
もちろん、リハビリテーションや十分な運動が必要であり、病気の進行を防ぐことで、後々障害につながることもあります。
脊椎症がどのように治療されるかは、治療の項で説明します。
処理方法: タイトル 脊椎症
脊椎症の治療:薬物療法、運動療法、リハビリテーション、手術
もっとみる興味深いリソース
関連










