- medicinapropraxi.cz- 寄生虫性皮膚疾患とその治療
- otik.uk.zcu.cz- 職業性皮膚疾患
- wikiskripta.eu- 疥癬
- solen.sk- 小児疥癬
- ruvzba.sk- 私や近所で疥癬が発生したら?
- solen.sk - 疥癬についていろいろと
疥癬:疥癬とは何か、その症状の見分け方と駆除方法とは?
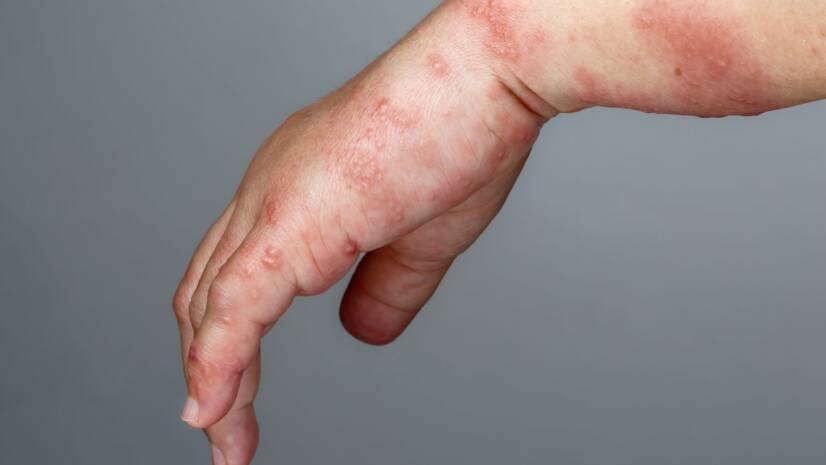
疥癬は、外部寄生虫である疥癬ダニによって引き起こされる伝染性の高い寄生性皮膚病である。 主に衛生水準の低い人々に発生し、様々な社会施設で小規模な流行を引き起こすことが多い。
特徴
疥癬(lat. Scabies)は、感染力の強い寄生虫性皮膚疾患である。
疥癬の語源はラテン語のscaberで、ひっかくという意味である。
この病気の原因菌(疥癬ダニ)の名前Sarcoptes scabieiは、ひっかくことで体を切るという意味である。
皮膚に赤い斑点や吹き出物、擦過傷ができ、かゆみが強いため掻きむしる。
掻きむしりすぎて大きな傷ができることもある。
疥癬の原因菌は雌の疥癬虫である。
感染者との直接接触(皮膚接触、性的接触)または汚染された物体(衣類、毛布、寝具、タオル)との間接的接触によって感染する。
通常、衛生水準の低い人々(標準以下の環境で生活する貧困層、ホームレス)に発生する。
また、ホステルなどの社会的施設や低水準の宿泊施設(労働者用のホステル、外国人用のホステル)でもよく発生する。
世界保健機関(WHO)によると、世界の疥癬患者数は年間3億人と推定され、増加傾向にある。
人種や性別に関係なく感染するが、15歳未満の小児と75歳以上の高齢者に多い。
また、過去には衛生習慣が保てない戦争や自然災害時に疥癬が増加したこともある。
古くから知られていた疥癬
私たちの祖先も疥癬について知っており、その歴史は紀元前2500年までさかのぼります。
初めて文献に記載されたのは紀元前1200年で、聖書にも記載されている。
アリストテレスは紀元前384年から323年にかけて、小動物が這い出てくる病変を伴う皮膚病として記述している。
疥癬は、紀元後ローマの医師Aulus Cornelius Celsusによって、より詳細に特徴づけられ、命名された。
イタリアの医師ジョヴァン・コジモ・ボノモが、疥癬が寄生虫によって引き起こされることを発見したのは1687年のことであった。
原因
ヒゼンダニ目ヒゼンダニ亜目ヒゼンダニ科ヒゼンダニ属の外部寄生性ダニで、ヒトを宿主として寄生する。
ヒトを宿主として寄生し、その他47種の哺乳類に寄生するダニがいる。
ヒトでは通常、最も柔らかい皮膚に寄生する。
寄生されたヒトの皮膚では何が起こるのか?
人に寄生すると、皮膚の保護バリアを破り、皮膚の角質層(表皮)にトンネルを掘る。
皮膚内部では、体表全体から酸素を取り込み、角化した皮膚層や組織液を摂食して生き延びる。
0.2~0.5mmに成長した雌は、皮下通路の表層の盲端部を閉鎖し、そこに卵を産み付け繁殖を続ける。
雄は浅い通路の皮膚表面にのみ生息し、交尾の2日後に死亡する。
メスは通常約50個の卵を産み、後に孵化して新しい幼虫になる。
約2~3週間後、幼虫の約10分の1が孵化して成虫になる。
成虫はヒトの宿主の中で4~6週間生存し、その短い生涯の間に数百の新しい個体を作り出すことができる。
特に乾燥、湿気、日差し、霜に弱い。
興味深い点:
疥癬の感染を媒介するのは、受精したメス1匹だけです。
感染経路は?
感染経路は、感染者との直接的な接触で起こりますが、汚染された物との間接的な接触で起こることはあまりありません。
また、感染には長時間の接触が必要です。
病者と短時間握手しただけでは感染しません。 しかし、疥癬は比較的容易に感染します。
そのため、衛生水準の低い人々(ホームレスシェルターなど)に多く見られる。
しかし、どこにでも、誰にでも発生する可能性があります。
疥癬の直接感染
感染は通常、密接な身体的接触が長く続いた後に起こる(ハグ、性的感染)。
鉤虫は非常にゆっくりと寄生するため、皮膚と皮膚の接触が長く続く必要がある。
疥癬の間接感染
間接感染は、汚染された物を介して起こる。
最も一般的なのは、衣類、ベッドリネン、タオルなどの繊維製品である。
このため、疥癬は入院施設(衛生施設、ホステル、キャンプ)で小規模な流行が起こります。
興味深い点:
疥癬は感染力の強い病気で、特定のコミュニティでは比較的早く蔓延する。
適切な治療を受けなければ自然治癒することはない。
各症例は保健所への報告とその後の隔離が義務づけられている。
治療は患者だけでなく、患者の直接の接触者(家族、パートナー、同居人)にも必要である。
環境やすべての繊維製品の消毒も必要である。
感染した動物から感染する可能性はありますか?
ペットが疥癬に感染した場合、自分も感染すると考える人が多いようです。
答えは「ノー」です!
理由は簡単です。
動物の疥癬(動物性疥癬)は、ヒトのものとは異なる原虫によって引き起こされます。
動物の原虫はヒトの宿主には寄生しません。
動物性疥癬は密接な接触によりヒトに寄生することがあるが、皮膚表面にしか寄生しない。
動物性鉤虫はヒトの皮膚に定着して繁殖する能力はない。
動物性鉤虫は水と消毒でヒトの皮膚表面から除去することができる。
動物鉤虫は、動物が重篤な病気の場合、人体に局所的な炎症(アレルギー)を起こすことがある。 しかし、ヒトの宿主に感染することはない。
動物が治癒すれば、ヒトではこのような局所的な症状は消失する。
症状
約2~6週間の潜伏期間の後、最初の症状が現れ始める。
その発症と強さは、個人の衛生状態に正比例する。
放置している人の方が早く現れる。
疥癬の感染を繰り返すと、わずか24時間で症状が現れることもある。
数ヶ月から数年の間隔をおいて発症した症例も確認されている。
これらのタンパク質はダニの腸内に存在し、糞便を通して宿主と接触する。
アレルギーは特異的なIgE抗体の産生を伴う。 そのため、皮膚のかゆみや発赤などの典型的なアレルギー症状は、治療後もしばらく続くことがある。
疥癬の初期症状
疥癬ダニは睡眠中に最も活発に活動する。 同時に、かゆみは熱によって誘発されるため、睡眠中のベッドでより顕著になる。
不快な痒みは、皮膚が最も柔らかく、温かい部位に多くみられます。
典型的な(好発)そう痒部位
- 手の指の間
- 手首の内側
- 前腕の内側
- 肘窩
- 脇の下
- 乳房の乳首の周り
- へその周り
- 鼠径部
- 性器の周り
- 内腿
- 膝窩
- 足の土踏まず
まれに手のひらや足の裏が侵されることがある。
痒みのために掻かざるを得ず、しばしば患者は患部を掻いたまま目を覚ます。
客観的によく観察すると、疥癬が穿孔した1mmから2cmのピンクがかった灰色の通路を見ることができる。
皮膚内の通路は紅斑性で、線状(S字に似ていることもある)であり、わずかに隆起し、その末端には薄い皮膚の下に黒っぽい点として疥癬を見ることができる。
廊下の周囲には、通常、蚊に刺されたときのような皮膚の発赤がみられる。
疥癬の後期症状
非常に強い痒みとそれに伴う掻破のため、皮膚に湿疹性沈着物が形成される。 これは乾癬や他の皮膚感染症などの他の皮膚疾患に似ている。
かさぶたは、他の一般的な損傷と同様に、皮膚の破れた部分に形成される。
かさぶたには多数の寄生虫が含まれている。したがって、かさぶたが広範囲に及ぶ患者は感染力が強い可能性がある。
廊下の端には通常、小さな吹き出物(発疹)から発赤した丘疹や小水疱がみられる。
進行した未治療の疥癬の症状
進行した疥癬では、疥癬の過剰増殖が起こる(主に治療を受けていない、あるいは未治療の場合)。 そのため、広範囲の湿疹が発生する。
まれに、皮膚の乾燥した表層が剥離することがある。
皮膚の剥離はかゆみと掻破を増強し、皮膚の掻破、擦過傷、創傷も悪化させる。
疥癬はまた、好発部位(典型的な部位)以外にも広がります。
疥癬の合併症
皮膚の破壊は二次的な皮膚感染の原因となりやすい。
傷に別の微生物が侵入すると、別の病原体による炎症によって病気が複雑化する。
膿皮症(化膿性皮膚感染症)および膿疱(膿で満たされた沈着物)がしばしばみられる。
化膿性沈着物は黄色い痂皮(かさぶた)で覆われ、分泌物が乾燥した後ににじみ出る。
全身感染(敗血症)は非常にまれである。
非典型的な疥癬の表:
| 疥癬の形態 | 疾患の説明 | 有病率 |
| 純粋疥癬 (Scabies pura) |
|
|
| 結節性疥癬 (結節性疥癬) |
|
|
| ノルウェー疥癬 (ノルウェー疥癬) |
|
|
| 動物性疥癬 (Scabies animalis) |
|
|
診断
疥癬はしばしば他のかゆみを伴う皮膚疾患と混同される。
疥癬は主に痒疹やアレルギーのグループに属する疾患である。
- 誤診は通常、衛生水準が標準的な患者に起こる。
- しかし、感染する可能性のある場所を訪れたことがあったり、感染者と密接な接触があったりした場合には、清潔な人でも感染することがある。
- また、診断を困難にする非定型の疥癬も存在する。
臨床像と病歴に基づく検査
上記にもかかわらず、診断は主に臨床像に基づいて行われる。
臨床像は、皮膚のかゆみと発赤、皮膚のひっかき傷、湿疹性病変、消退性のない発疹または丘疹の形成が主体である。
視診は患者の衛生状態を判断するためにも重要であり、患者の社会的状況を中心に病歴を聴取する。
前日に何があったのか、6週間前にどこにいたのかを調べることも重要な検査項目である。
顕微鏡検査-寄生虫の直接的証拠
病気の症状に基づいて、専門医による診察が行われ、皮膚に寄生虫がいることが証明されます。
次の段階は、皮膚の一部の生検とそれに続く皮膚の深層の顕微鏡検査、または廊下からの寄生虫の直接針穿刺である。
経験豊富な医師であれば、疥癬虫またはその卵が明らかに存在する皮膚の鱗屑を顕微鏡検査した後に、正しい診断を下すことができる。
診断上の注意点
- 加温後のかゆみの悪化。
- 患者と密接に接触している人に同様の症状がみられる。
- 対になった丘疹のある廊下の発見
疥癬が最もよく混同される疾患の表
| 疾患名 | 特徴 | 症状 |
| 湿疹 |
|
|
| 膿皮症 |
|
|
| 乾癬 |
|
|
| リシェイ |
|
|
| 肥満細胞症 |
|
|
| 毛ジラミ症 |
|
|
| アレルギー |
|
|
| 妊娠性そう痒症 |
|
|
| 老人性そう痒症 |
|
|
コース
疥癬は、疥癬に感染しやすい個体(哺乳類、ヒト)に疥癬虫が寄生することによって発症する。
疥癬の感染から初発症状出現までの潜伏期間は、初感染の場合、約2~6週間である。 再感染(反復感染)の場合、24時間後に発症することもある。
皮膚そう痒症(皮膚のかゆみ)という形で最初の症状が現れるのは1ヵ月以内である。
寄生虫のライフサイクルは比較的短く(14日間)、寄生虫が死滅すれば病気は終息すると思われがちであるが、実際はその逆である。
白癬菌はその後、皮膚の一番上の層(表皮)の下に潜り込み、トンネルを形成して卵を産み付ける。
この急激な増殖が感染を停滞させ、あるいは進行させる。 自然に引くことはない。
治療をしなければ、症状は悪化する一方である。
掻きむしると、かゆみだけでなく、痛みや二次感染を引き起こす。
しかし、適切に治療された場合の予後は非常に良好である。
疥癬の予防
疥癬の最も重要な予防法は、衛生基準を維持することです。 そのため、個人の衛生を守る必要があります。
疥癬予防における衛生原則
- 定期的な個人衛生
- 頻繁な手洗い
- 衛生水準の低い人々との直接的な接触を最小限にする。
- 定期的な洗濯とアイロンがけ。
- 他人の洗面用具を使用しない
- 他人の衣服を使用しない
- 共有スペース(ホステル、ホテルなど)の衛生対策を守る。
処理方法: タイトル 疥癬
疥癬:駆除と治療方法:薬、軟膏、衛生管理
もっとみる興味深いリソース
関連










