- solen.sk- 外傷後水頭症、MUDr. Lubomír Jurák, Ph.D., doc. MUDr. Vladimír Beneš, Ph.D., III, prof. MUDr. Petr Suchomel, Ph.D., Neurocentrum, Regional Hospital Liberec, a.s.
- Solen.sk- 水頭症、教授MUDr. Martin Smrčka, Ph.D., MBA - メイントピックの編集者、ブルノ医学部脳神経外科。
- solen.sk- 正常圧水頭症、Václav Vybíhal医学博士、ブルノ医科大学医学部脳神経外科。
- www2.ncbi.nlm.nih.gov- 水頭症 - 日本脳神経科学会会員。
- pubmed.ncbi.nlm.nih.gov- 水頭症
- mayoclinic.org- 水頭症 マヨクリニック
水頭症:水頭症とは何か、なぜ起こるのか? 症状と結果は?

水頭症は、主に新生児や高齢者がかかる病気です。 脳室内の脳脊髄液の量が増加する病気です。 脳脊髄液の量が増加すると頭蓋内圧が上昇し、さまざまな特徴的な症状が現れます。 診断は最新の画像検査で迅速に行えます。 治療は今のところ外科手術のみです。
特徴
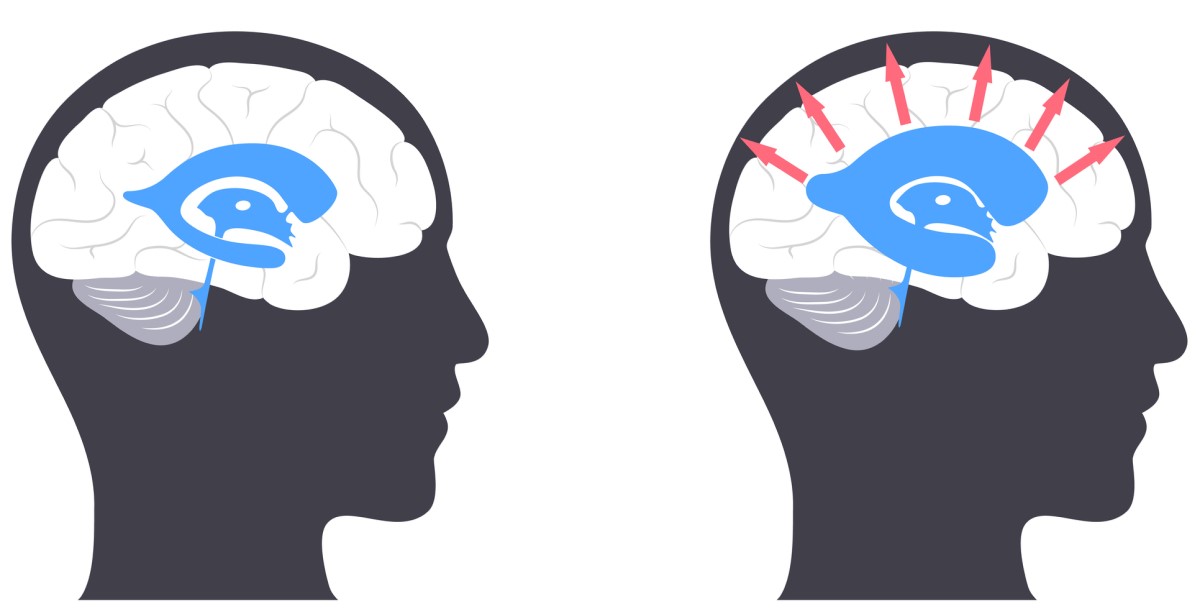
水頭症は、脳室またはくも膜下腔に大量の脳脊髄液が過剰に貯留することを特徴とする疾患である。
髄液はすべて非圧縮性であるため、髄液がこの硬い殻にたまると圧力が急速に高まり、軟らかい断片化した脳組織に悪影響を及ぼします。
頭蓋骨内の圧力の上昇と脳構造への圧迫が水頭症の症状の原因であり、致命的な結果を招くこともあります。
脳脊髄液(液)は、いわゆる絨毛神経叢(じゅうもうしんそう)に形成されます。 これは、間質性軟膜(脳の表面を覆っている軟らかい脳膜)によって形成された、高密度に血管が張り巡らされた組織です。
絨毛膜叢は脳の4つの脳室すべての天井にあり、大脳半球にある側脳室(IとII)、中脳領域にある第3脳室、脳幹と延髄の後方にあり小脳に囲まれた第4脳室と終脳室にもある。
体液は外側半球脳室からモンロー口と呼ばれる開口部を通って第三脳室に流入し、第三脳室からシルビウス水道管を通って第四脳室に流入する。
そして静脈洞に吸収され、そこから静脈血とともに頭蓋骨から心臓に向かって排出される。
流れる体液の循環は、リズミカルな心周期によって確保される。 心室が圧縮される心収縮期には、体液は脊柱管に押し下げられる。
拡張期、つまり心臓が弛緩している間、体液は上向きに脳に流れ込む。
通常、1人あたり1日に約500mlの脳脊髄液が産生される。
脳室と脊髄の周囲にある髄液の総量は80~150mlである。 これは、すべての髄液が24時間に3回完全に補充されることを意味する。
原因
脳腔内の液量が増加するのは、液の形成と吸収の動態が乱れた結果である。
水頭症には、循環系が障害されるレベルに応じて3つの基本的なタイプがある。
コミュニケーション型水頭症
このタイプの水頭症は、脳室系に閉塞がないことが特徴です。 そのため、コミュニケーション型と呼ばれています。 水頭症は、水分の産生が亢進するか、逆に水分の吸収が低下することによって起こります。
- 分泌亢進型水頭症は比較的まれなタイプの水頭症である。 液産生の亢進は、例えば、液産生の主要器官である絨毛神経叢に腫瘍が広がることによって起こる。 絨毛神経叢に影響を及ぼす最も一般的な腫瘍は乳頭腫または癌である。 また、絨毛神経叢の非腫瘍性疾患、例えば、絨毛神経叢肥大症(絨毛神経叢組織の良性肥大)でも分泌亢進型水頭症が起こることがある。
- 低吸収性水頭症は最も一般的な水頭症であり、体液の吸収障害によって起こる。
最も一般的な原因は、大脳半球の表面にあるクモ膜肉芽の硬化(硬化と機能不全)です。
このプロセスは、髄膜炎の克服後、くも膜下腔への出血後、硬膜(脳の硬い殻)の破壊を伴う外傷の結果、または脳外科的介入後(例えば、除圧的頭蓋切除術後)に起こる。
その他の原因としては、静脈叢の血栓症、頸静脈孔(頸静脈と3本の脳神経が通る頭蓋骨の開口部)の狭窄(狭窄)、それに伴う静脈性高血圧などが考えられる。
閉塞性水頭症
閉塞性水頭症は、脳脊髄液の循環障害に起因する水頭症である。 この閉塞は脳脊髄液の通り道のどこにでも起こりうるが、最も一般的なのはシルビウス水道管である。
閉塞の原因は、例えば、この部位の先天的な狭窄(狭窄)、炎症後の変化(例えばグリオーシス、すなわちグリア細胞による機能的組織の置換-瘢痕に似ている)、出血、腫瘍などである。
腫瘍の中では、胚芽腫、松果体細胞腫、松果体芽細胞腫が最も一般的である。
体液の流れがしばしば阻害される2番目の部位は、脳の第3脳室と第4脳室にあるモンロー脳室です。 この部位では、コロイド嚢胞やクモ膜嚢胞などの嚢胞によって阻害されることがあります。
脳幹神経膠腫、髄芽腫、上衣腫などの新生物であることもまれではない。
閉塞性水頭症はくも膜下出血の後にも起こり、この生命を脅かす重篤な合併症である。
水頭症の種類
- 正常圧水頭症では、液管内の液量が増加しますが、頭蓋内圧は上昇しません。 主に高齢者が罹患します。 認知症や記憶障害を伴う精神運動速度の低下、歩行困難(無動歩行と呼ばれるふらつき歩行)、括約筋の障害(特に尿失禁)、といった3つの症状が特徴です。
- 仮性頭蓋内圧亢進症は、典型的には肥満の中年女性が罹患する疾患で、頭蓋内の脳脊髄液圧が上昇します。 症状には頭痛や視覚障害が含まれますが、他の水頭症にみられるような記憶障害、見当識障害、精神機能の低下はみられません。 治療は外科的で、頭蓋腔外に液体を排出する方法をとります。
水頭症は、多くの先天異常の結果として、また未熟児の脳出血の結果として、乳幼児期に発症することが最も多い。
水頭症の有病率は、人口10万人あたり約85例であるが、小児が多く、10万人あたり88例である。 成人は10万人あたり11例と少ない。
水頭症の有病率の第2のピークは高齢者で、100,000人あたり約175人、80歳を超えると100,000人あたり400人を超えます。
地理的な違いでは、アフリカと南米の人々が水頭症に最も罹患している。
男女間に大きな差はなく、両性とも同じように罹患します。
症状
水頭症の症状は、患者の年齢、発生原因、閉塞の部位、期間、発生率によって異なる。
急性水頭症
急性の水頭症では、脳室が急速に拡張し、頭蓋内圧が上昇します。 圧力が高すぎると、軟らかい脳組織が圧迫され、脳の開口部から外に押し出されます。
この状況は脳ヘルニアと呼ばれ、生命を脅かす状態である。
警告徴候は頭痛と嘔吐で、吐き気や嘔吐からの解放はなく、意識変容、瞳孔散大、心拍数低下による昏睡が起こります。
先天性水頭症
先天性水頭症は通常、出生直後に現れる。
典型的な症状は以下の通りです:
- 異常に大きい頭部
- 緊満し、膨張し、脈動が少ない前庭
- 頭蓋縫合部の分裂
- 頭皮が薄く光沢がある。
- 頭部の強調された静脈パターン
- 硬直した手足
- 目の瞳孔が下まぶたの縁に近く、"夕日 "のような印象を与える。
- 呼吸困難
- 食欲不振と拒食
- 首を動かしたり、首を回したりするのを嫌がる。
- 精神運動発達の遅れ
遅発性水頭症
遅発性水頭症は頭痛と典型的な三徴候を特徴とする:
- 記憶障害を伴う精神運動遅滞と認知症の発症。
- 運動失調と呼ばれる歩行障害:歩行は不自由で、協調性がなく、バランスと安定性がない。
- 括約筋障害は失禁、すなわち程度の差はあれ尿漏れによって現れる。
診断
水頭症が疑われる場合、神経画像検査は診断に重要な役割を果たします。 診断を確定し、原因を明らかにし、適切な治療を計画することができます。
急性水頭症の場合、脳のCT(コンピュータ断層撮影)が最も迅速で利用しやすい検査です。 この検査では、脳室の大きさをすぐに評価できます。
頭蓋内液量が増加すると、脳室周囲に "脳室周囲前拡大"、すなわち高圧下で液体が漏出したために脳室周囲が暗くなる症状が現れます。
水頭症の2つ目の徴候は、側半球脳室の前角と第3脳室の膨張です。 この徴候は、有名な漫画のキャラクターに似ていることから「ミッキーマウス」とも呼ばれます。
この徴候の存在は、シルビウス水道管の領域に障害があることを示している。
最も詳細で最良の検査は、脳の磁気共鳴画像法(MRI)であることは明らかである。
MRIは後頭蓋窩の構造をよく映し出し、脳腫瘍と変性疾患を区別し、正常圧水頭症と脳萎縮症を区別することができます。
MRI画像では、脳脊髄液量の増加はT2シーケンスで脳室周囲の高輝度(管腔沈着)として示されます。 これらのシーケンスは、脳内の液体成分の同定に特に使用されます。
慢性(長期)の水頭症では、側脳室の前角がそれほど著明に肥大していないことがあり、診断が困難である。
脳の重要な中枢が萎縮していることもあるので、神経変性疾患を除外する必要がある。
正常圧水頭症の診断検査は、いわゆるTAP検査と呼ばれるもので、腰椎穿刺で30~50mlの大量の髄液を抜き、数時間後に検査を行います。
この検査は、実際には液管から外部に排出するものである。
先天性の水頭症の場合は、遺伝子検査を受け、さらに妊娠した場合にはカウンセリングを受けることをお勧めします。
新生児の場合、脳を検査する最も簡単な方法は超音波検査(USG)で、機械のプローブを小脳の表面、つまり前大前頭部に当てます。
この検査では、赤ちゃんの小さな体に放射線を照射する必要がなく、MRIのように赤ちゃんを安静にさせる必要もありません。 そのため、超音波検査はより頻繁に実施することができ、水頭症の進行や治療効果のモニタリングにも有用です。
ドップラー検査は脳灌流の変化をモニターできる超音波検査の機能で、頭蓋内圧亢進の程度やドレナージ(水頭症治療)の機能を評価できます。
眼科医も頭蓋内圧亢進を診断することができます。 眼球の背景を調べると、視神経乳頭の浮腫(腫れ)に気づきます。 視神経乳頭は、視神経が網膜から出て脳に続いているところです。
この症状は明らかに頭蓋骨内の圧力の上昇を示しており、腫瘍や水頭症によって引き起こされることもある。
コース
病気の経過は水頭症のタイプによって異なる。
急性水頭症では、突然に液胞系の閉塞が起こり、病状は急速に進行する。
腔内圧亢進による重篤な症状を呈し、主に頭痛が止まらず、吐き気を伴わない嘔吐がみられる。 嘔吐後は、例えば胃のむかつきのような軽減はみられない。
患者はすぐに意識を失い、けいれん、見当識障害、さらには昏睡状態に陥ることもある。
脳の急性CTスキャンを行い、頭蓋骨内の圧力上昇を緩和するための神経外科的介入を直ちに行うべきである。
急性水頭症における最大のリスクは脳ヘルニア、すなわち頭蓋骨の開口部から脳組織が移動することである。 この状態はバイタルサインの障害や突然死に至る可能性がある。
慢性水頭症は、長期間にわたって発症しますが、症状はそれほど劇的ではなく、進行もあまり目立ちません。 慢性水頭症の1つに正常圧水頭症があります。 主に高齢者が発症します。
主な症状は精神運動速度の低下で、初期の認知症を思わせる。 尿失禁や完全なおねしょを伴うこともある。 これらの症状は高齢に伴う他の病気でも起こるため、正常圧水頭症はしばしば適切な診断を免れる。
平衡感覚や安定性が損なわれた失調性の歩行障害では、パーキンソン病と間違われることがある。
特殊なMRI検査で酒路の流量を測定し、いわゆるTAP検査を行えば、困難の本当の原因が明らかになり、治療によって患者の症状は高度に緩和される。
先天性水頭症の場合、出生時にすでに診断がついていることが多い。 水頭症の原因となる先天性脳発達障害は、妊娠中に診断されることがある。
児は頭囲が拡大し、頭蓋間縫合が裂け、非脈管性前庭があり、頭部に顕著な静脈パターンがあります。 落ち着きがなく、おっぱいからの吸啜を嫌がり、涙もろく、首を動かさない、首を回さないなどの症状がみられます。
治療法は成人期と同じで、ドレナージシステムの挿入である。 手術後、子どもは通常の生活を送り、ドレナージシステムによって制限されることはない。 バルブの圧力設定と感染のリスクに注意を払う必要がある。
処理方法: タイトル 水頭症
水頭症の治療:薬物療法? 手術、ドレナージが必要
もっとみる水頭症 によって扱われます
他の名前
興味深いリソース










