- フィアラ、イリ・ヴァレンタ、ラダ・エベルロヴァー
- solen.sk- 子宮頸がんとその予防の可能性,著者.
- noisk.sk- 子宮頸がんとは? ESMO患者のためのガイド
- hpv-college.sk - HPVウイルスに対するワクチン接種
- medchir.sk - 子宮頸部プラスチック - 円錐切除術
- mayoclinic.org- 子宮頸がん
- medicalnewstoday.com- 子宮頸がんについて知っておくべきこと
- cancer.gov- 子宮頸がん - 患者版
子宮頸がん:原因と症状 予防としてのワクチン接種?
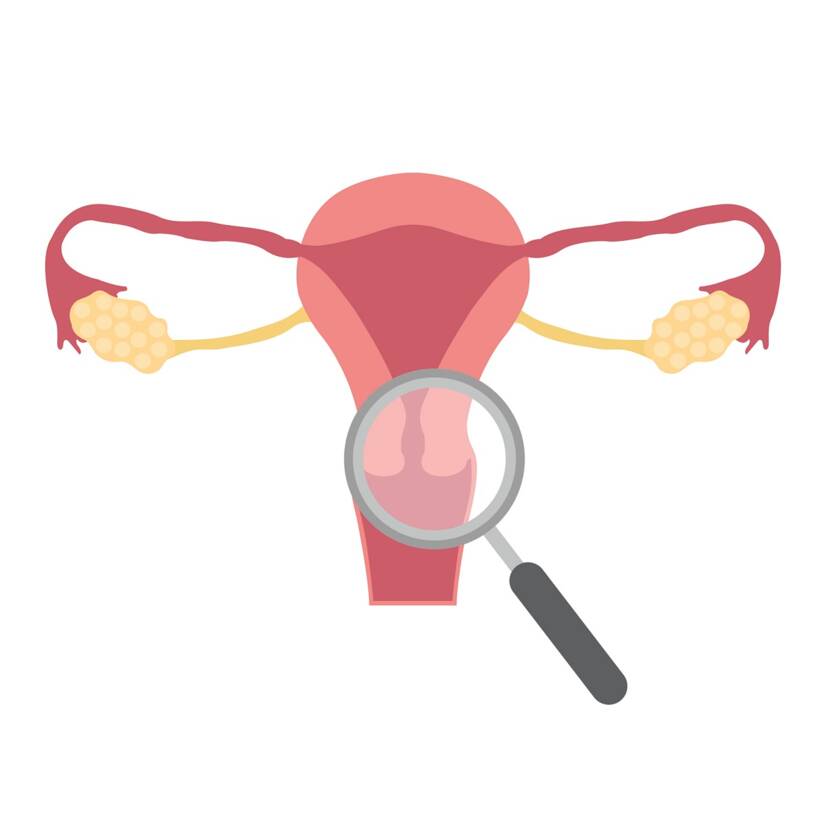
子宮頸がんは、年に1回婦人科で行われる定期検診で発見することができます。 早期に発見できれば、治療が最も成功するがんのひとつです。
特徴
子宮頸がんは女性に4番目に多いがんで、45歳以下の若い女性がかかることが多い。
定期的に婦人科検診を受ければ、早期に診断され、効果的な治療が受けられる。
女性生殖器の解剖学的構造
内性器は以下のように構成されている:
- 子宮頸部-子宮の先端にある円筒形で、子宮と膣の間の通路を形成しています。 子宮頸部の外門は粘液で覆われており、細菌が子宮内に侵入するのを防ぎます。
- 膣 - 内性器と外性器をつなぐ膣。 長さは約7~10cmで、弾力性があり、性交時に長くなる。
- 子宮 - 小骨盤内にある中空の臓器で、子宮体部と子宮頸部からなる。
- 卵管 - 子宮の上部にあり、太さ約1cm、長さ10~12cmの細い管で、排卵時に卵巣から放出される卵子をキャッチする働きをする。
- 卵巣 - 女性ホルモンを分泌し、排卵時に受精卵を分泌する。
子宮頸がんは、子宮頸部の組織で異常な細胞が形成されることから始まります。 その形成にはHPV感染が関係していることが多く、子宮頸がん症例の99%で発見されています。
子宮頸がんは通常、進行の遅いがんで、無症状の場合もあり、検診で発見されます。
子宮頸がんは、予防率の低い発展途上国で最も多くみられる。
子宮頸がんにはいくつかの種類があり、子宮頸部に発生します。
子宮頸がんの種類
扁平上皮癌は子宮頸癌の70~80%を占め、子宮頸部を覆う薄く平らな細胞から発生します。
腺上皮性腫瘍(腺癌)は子宮頸癌の20~25%を占め、子宮頸部の粘液などを分泌する細胞から発生します。
その他の上皮性腫瘍はまれである。
病気の進行による分類
子宮頸部上皮内新形成(CIN)という用語は、子宮頸部の変化で、まだがんではないが、いずれがんになる可能性のあるものを表すのに用いられます。
CINは3つの段階に分けられます。
CIN 1 - 子宮頸部層の厚さの3分の1に異常細胞が見られる。 これらの変化は時間の経過とともに正常に戻り、ほとんどの場合、治療の必要はありません。
CIN 2 - 異常細胞が子宮頸部層の厚さの1~3分の2に見られます。
CIN 3 - 異常細胞が子宮頸部全層を覆っています。
CIN 2とCIN 3では、時間の経過とともにがんが発生するのを防ぐため、異常細胞を切除します。
FIGO病期分類システムは、がんの4つのステージを決定するもので、数値が低いほど予後が良好です。
子宮頸がんの病期を決定するには、FIGO病期分類システムとともに、TNMシステム(T - 腫瘍、腫瘍の大きさ、N - リンパ節への転移の有無、M - 転移、体内の遠隔部位への転移)が用いられます。
FIGO悪性度
- 悪性度-腫瘍が子宮頸部のみに存在する。
- 悪性度-腫瘍がすでに子宮外の組織に影響を及ぼしているが、骨盤壁や膣下部には広がっていない。
- 悪性度-腫瘍が膣の下3分の1や骨盤壁にも影響を及ぼしているか、腎臓の損傷や機能障害を引き起こしている。
- 悪性度-腫瘍が骨盤内に広がり、膀胱または直腸に影響を及ぼしている。 がんが骨盤外の遠隔臓器に広がり、リンパ系に影響を及ぼして肺、骨または肝臓に転移している。
原因
HPV感染は子宮頸癌を引き起こす病因である。
しかし、HPV感染、すなわちヒトパピローマウイルスが単独で癌を引き起こすことはなく、HPV感染以外の要因が癌の発生、腫瘍の成長、悪性の進行に必要である。
HPVの感染は様々な経路で起こりますが、主な感染経路は性交渉であるため、主に性的に活発な人に起こります。
HPVのほとんどの型は何の問題も起こさず、自然に消失しますが、一部の型は性器疣贅の原因となり、一部の型は子宮頸部の変化を引き起こし、子宮頸癌の原因となります。
子宮頸がんの発生率を高める危険因子は以下の通りです:
- 高リスクHPVウイルスの持続感染
- HIVおよびAIDS
- 喫煙
- 避妊
- HPVの家族歴
- 膣がん、外陰がん、骨盤がん、尿路がんの既往がある。
危険因子がないからといって、絶対に子宮頸がんにならないというわけではありません。
がんの発生を抑える要因
- 安全なセックス
- HPVワクチン接種
- 子宮頸部の異常な変化を発見するための定期的な検診
予防
子宮頸がんは、定期的な検診でよく観察することができる。
最近では、HPVワクチンも利用できるようになりました。 ワクチンは子宮頸がんだけでなく、HPVウイルスに関連する他の病気からも体を守ります。
HPVワクチン接種
ヒトパピローマウイルス(HPV)に対するワクチン接種は、最も重要な予防プログラムの一つです。
女子、女子、男子、男子が接種できます。
性的に活発な人がワクチン接種を受けることで、HPVに感染するリスクを大幅に減らすことができます。
ワクチンについて詳しくは、こちらの記事をご覧ください:
HPVとHPVワクチンとは? イボだけではありません...
症状
子宮頸がんが発見されるのは、婦人科医による検診を受けた後です。
子宮頸がんの最も一般的な症状は以下の通りです:
- 月経周期間の出血
- 性交時の不快感、違和感、痛み
- 性交後や運動後の出血
- 閉経後の女性の出血
- においの強いおりもの
- 血の混じったおりもの
- 骨盤周辺の痛み
- リンパ節腫大
病気の発見が間に合わず、腫瘍が周囲の組織に広がると、骨盤や仙骨の痛み、痛み、排尿時のほてり、体重減少、身体能力の低下などが起こります。 また、腹壁部に水がたまる「腹水」がみられることもあります。
リンパ節の過剰な腫大は、時に四肢の片側の腫脹として現れることがある。
診断
婦人科医による定期的な予防検診で、この病気の前浸潤期を発見することができます。
婦人科検診では、身体検査と子宮頸部の腫瘍細胞学的塗抹検査が行われます。
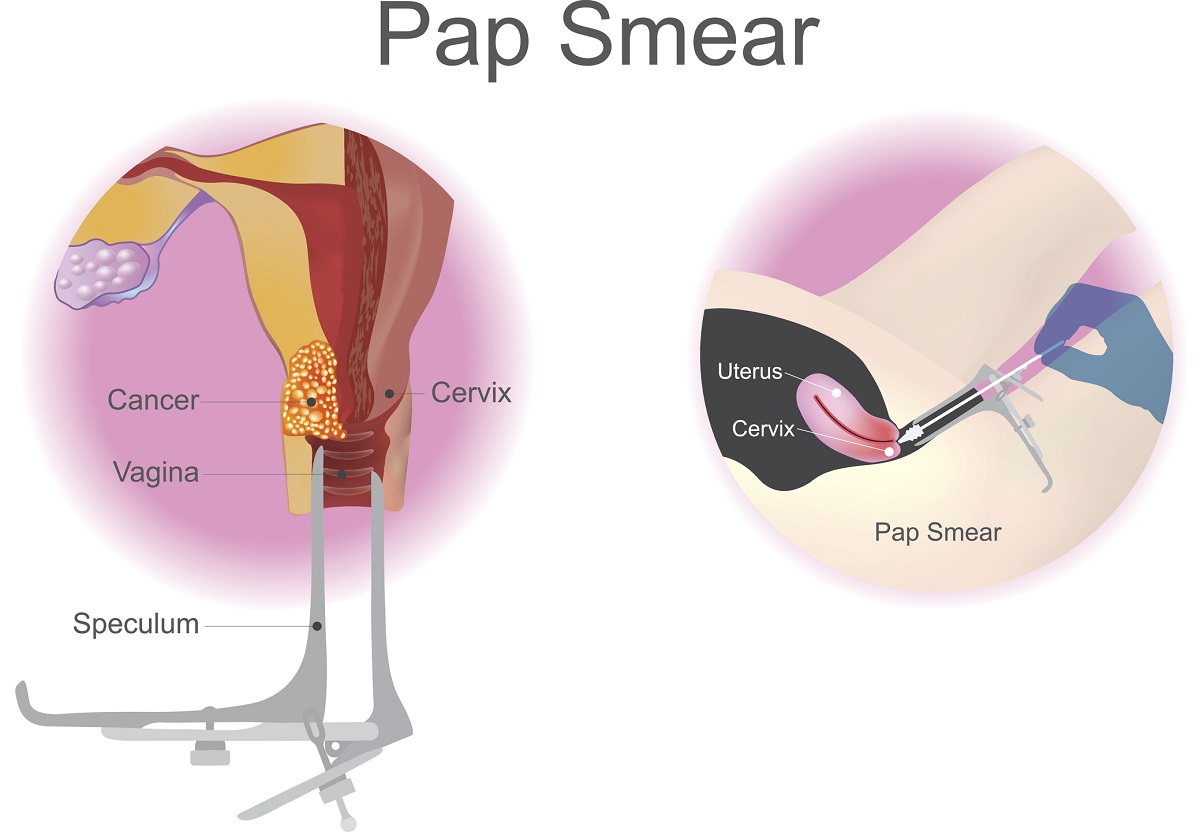
最近まで、子宮頸部の変化を検出するためにパップテストが行われていました。 パップテストは細胞の異常を検出し、がんの発生率を60~90%減少させました。 現在では、パップテストよりも感度の高いHPV DNA検査があり、早期発見により子宮頸がんを予防することができます。
診断は、子宮頸部、膣、骨盤に異常がないか検査することで行われる。
スクリーニング検査で異常細胞が発見された場合は、通常コルポスコピー検査が行われます。 コルポスコピー検査では、拡大鏡を使って子宮頸部を詳しく観察することができます。 検査では、生検(子宮頸部から組織を採取すること)が行われます。
コーン生検:全身麻酔をかけ、子宮頸部から円錐形の組織を採取し、顕微鏡でがん細胞の有無を調べます。
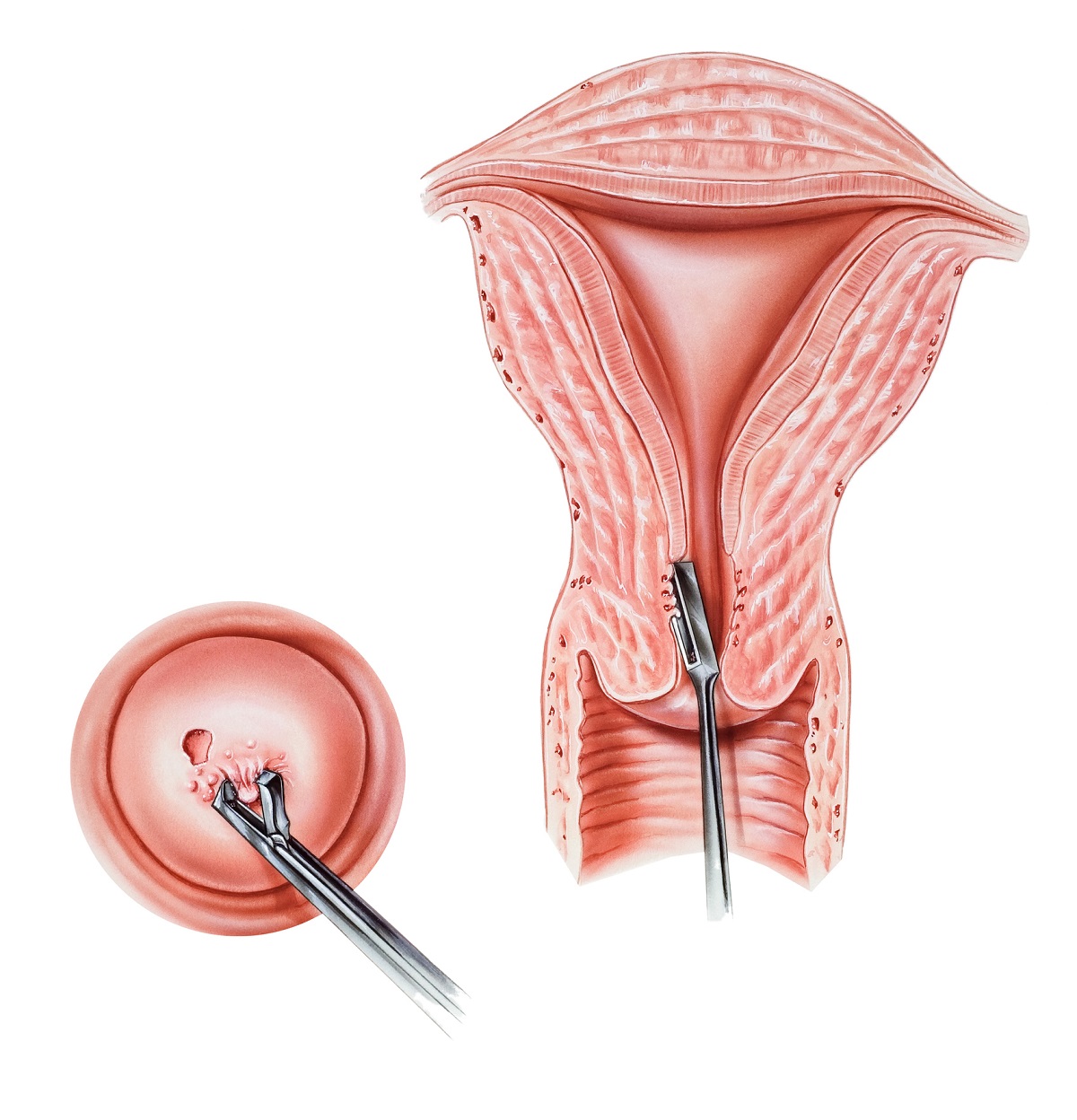
腫瘍の大きさやリンパ節への浸潤の有無に基づいて、がんの病期が決定されます。
病期分類は病期分類とも呼ばれ、病変の範囲、病変部位、周囲への広がりによって病期が決定されます。 腫瘍の大きさ、広がり、転移の有無の判定には、FIGOと呼ばれる病期分類システムが用いられます。
子宮頸がんの病期分類には、さらに詳しい検査が必要です。
子宮頸部、膣、子宮体部、膀胱、直腸を詳しく検査し、子宮頸部以外への広がりを調べます。 異常な細胞から組織サンプルを採取します。 生検を行い、がん細胞の有無を調べます。
胸部X線検査を行い、肺や胸腔にがんによる転移がないかを調べます。
静脈内腎盂造影検査:造影剤を静脈に注射した後、X線検査によって泌尿器系を調べます。 この検査によって、がんの転移によって生じた尿路の異常な部分が発見されることがあります。
その他の検査法としては、CT(コンピュータ断層撮影)検査があります。 これは、がんの広がりを明らかにすることができる三次元のX線検査で、胸部X線検査や静脈内腎盂造影検査の代わりに用いることができます。
MRI(磁気共鳴画像法)は、磁場と電波を利用して体内の詳細な画像を作成するもので、腫瘍の大きさや広がりを高い精度で検出することができます。
PET(陽電子放射断層撮影法):静脈に直接注射した放射性物質を用いて、体内の細胞が通常より活発に活動している部位を映し出します。 この検査は、リンパ節へのがんの広がりを検出するために重要です。
コース
HPVに感染すると、ウイルスDNAが保存されている細胞を攻撃し、感染した細胞はウイルスDNAがコードするタンパク質を産生し始める。 そして、これらの分泌されたタンパク質が、感染した組織に変化や悪性成長を引き起こす。
しかし、これは人体が感染を認識するのが間に合わず、自然に排除できない場合にのみ起こる。
十分な免疫力を持つ健康な体であれば、このような細胞を排除することができる。 一度ウイルスが認識されれば、抗体が産生されるため、HPVに感染したすべての女性が子宮頸がんになるわけではない。
体内で抗体が作られ、自然に治癒するため、感染したことに気づかない女性もいる。
しかし、自然治癒後に感染を克服すると、抗体レベルや免疫力が低下し、自然治癒後であっても再感染(ウイルスに再び感染すること)が起こる可能性があります。
細胞がHPVに感染すると、そのDNAが細胞内に取り込まれます。
HPVには2つのタイプがあります。
LRHPV型は、乳頭腫(しこり状の皮膚の増殖)やコンジローマ(皮膚の増殖、親密部位のいぼ)などの組織の変化を引き起こします。
HRHPVは悪性の組織変化を引き起こします。
子宮頸部表皮がんはゆっくりと進行し、最初に異形成や組織変化が生じます。 このような変化は数十年かけて起こります。
進行した子宮頸がんは、異常な膣出血、骨盤部の痛み、膣分泌物、性交時の痛みによって現れます。
妊孕性の温存
妊娠可能な年齢の女性の妊孕性温存は、リンパ節が侵されていなければ、ステージ1でも可能です。 子宮頸部のがん組織は切除され、子宮はそのまま残されます。
ステージ2では、子宮頸部の大部分と膣の上部を切除する円錐切除術または橈骨気管切開術が行われます。
ステージが高くなると、円錐切除術や気管切開術の前に化学療法が必要になることもあります。
子宮頸がんと妊娠
子宮頸がんの原因ウイルスであるHPVは、女性の80%が感染している一般的なウイルスの1つでもあります。 したがって、このような感染症が妊娠の経過に影響を及ぼすことはありません。
HPV自体は胎児に直接的な脅威を与えるものではないが、がんは別である。
妊娠中のがんを確認する際には、がんのステージを考慮することが重要です。
妊娠中の子宮頸がんは、最も軽度の第1期で発症することがほとんどです。
それぞれの場合の治療法は、診断時の妊娠年齢だけでなく、がん細胞の広がりの大きさによっても異なります。
また重要なのは、妊娠と生殖能力を維持するという観点から、何が望ましいかということです。
妊娠中にがんを治療すると、発育中の胎児に害を及ぼす可能性がある。
がんのステージによっては、治療を遅らせ、出産後まで放置することもある。
より高いステージが検出され、治療が急がれる場合は、ある種の化学療法が行われ、妊娠中に薬と同時に投与することも可能です。
膣分娩が可能なのはステージ1のがんに限られますが、私たちは帝王切開分娩を勧める傾向があります。
処理方法: タイトル 子宮頸がん
子宮頸がんの治療:円錐切除化学療法など
もっとみるギャラリー



興味深いリソース










