- wikiskripta.eu- 脊柱側弯症について
- mayoclinic.org- 脊柱側弯症について
- spine-health.com- 脊柱側弯症:症状、治療、手術
- spineuniverse.com - 脊柱側弯症の原因、症状、診断、治療法。
- kidshealth.org- 脊柱側弯症って何ですか?
子供の側弯症、大人になってからの側弯症:原因、症状、程度は?
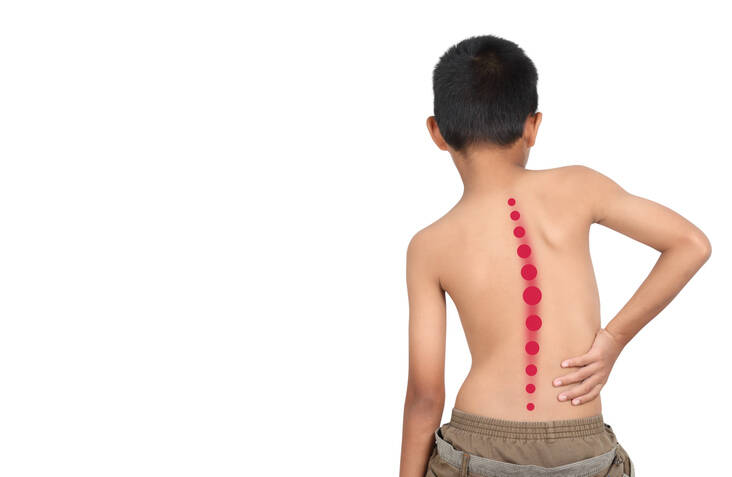
脊柱側弯症とは、背骨の横方向のズレのことです。 この背骨のズレは、特に子供で目立ちますが、どの年齢層にも起こりうるものです。 医学的だけでなく、社会的または美容的な影響もあります。
特徴
脊柱側弯症とは、背骨が横に曲がっている状態を指す専門用語です。 病的なズレの状態であり、姿勢の乱れや他の健康問題によって引き起こされることがあります。
思春期や子供に多く見られますが、年齢に関係なく発症する可能性があります。
ギリシャ語:skolios = 曲がった、曲がった。
西暦130年から200年にかけてのガレン・クラウディウスは、脊柱側弯症を最初の脊柱変形として説明しました。
このタイプの脊柱変形は、人口の約3%が罹患していると考えられています。
脊柱側弯症は、生理的な状態でも起こりますが、ある程度は仕方ありません。 例えば、買い物袋を片手に持っているときなど、一方的な負荷がかかると、一過性の脊柱のズレが生じます。
背骨は生理的な弯曲を持つ
背骨は、人体の筋骨格系を構成する重要な部位であり、重要な運動・支持機能を持つとともに、脊柱管内を通る脊髄を保護する意味でも重要です。
背骨は椎骨で構成されており、33~34個の椎骨があります。
背骨はいくつかのセクションに分かれています:
- 頸椎-7つの椎骨=C1~C7
- 胸椎-12個の椎骨=Th1~Th12
- 腰椎-5つの椎骨=L1~L5
- 仙骨 - 5または6椎骨=S1~S5(S6)、合わせて仙骨を形成する。
- 仙骨 - 4つまたは5つの椎骨=Co1~Co4(Co5)
ラテン語で椎骨と呼ばれるのは、C-vertebrae ecrvicales. Th-vertebrae htoracicae L-vertebrae lumbales S-vertebrae sacrales Co-vertebrae coccygeae。
頭から骨盤まで、人体の長さの約35%を占める。
学名:Columna vertebralis。
脊髄(脊髄髄膜)が通る脊柱管を形成する椎骨。 脊髄は頭部から第2腰椎-L2あたりまで通っている。
脊椎は椎骨からなるユニットであり、椎間板、椎間関節、靭帯、筋肉とともに完全な機能ユニットです。 すべての構造の相互作用と特定の形状が、私たちに可動性を保証します。
可動性は、各セグメントで異なります。
最も可動性が高いのは頸椎です。 胸椎は肋骨で補強されているため、可動域がある程度制限されています。 最も可動域が低いのは頸椎です。
仙骨は動かず、尾骨は前方・後方への移動が制限される。
背骨の動きは、次のように分けられる:
- 前屈(anteflexion)- 前方に曲げる
- 後屈(retroflexion) - 曲げる
- 後屈(lateroflexion)- 前屈(forward bending
- 回転-回す、ひねる
- 円運動 - これらの組み合わせ
- サスペンション - 椎間板による衝撃吸収も重要です。
背骨は、いくつかのセクションで自然に(生理学的に)湾曲しています。
背骨は自然に湾曲しています。
この軸方向の湾曲は、支持と運動機能に重要です。 ある範囲内では、湾曲は正常=生理的なものです。
これを「ロードス」と「後弯」と呼びます。
A. ロードスとは、頚椎と腰椎の前方への湾曲で、頚部ではC4-C5、腰部ではL3-L4でピークとなります。
B.後弯は胸椎と仙骨の後方への弯曲で、胸椎のTh6-Th7あたりにピークがある。
頸椎前弯>胸椎後弯>腰椎前弯>仙骨後弯の順で交代します。
背骨は様々な疾患によって影響を受けますが、そのひとつに側弯症があります。
脊柱側弯症はすべての人にある程度発生し、Th3-Th5椎骨の領域で最も顕著に現れます。 片足で立ったときだけでなく、片手に荷物を持ったときにも一過性に強調されることがあります。
側弯症とは...
脊柱側弯症の定義によると、正面(前頭)面観から背骨が横に10度以上病的に湾曲している状態です。
背骨の三次元的な変形である。
脊柱側弯症にはいくつかの分類があります。 それらは、例えば、カーブの側面、範囲、位置などを考慮します。 もう一つの重要な分類は、病因、すなわち、脊柱側弯症の起源によるものです。
ラテン語のdexter=右、sinister=左から、右側の湾曲はdextroconvex(右側)、左側の湾曲はsinistroconvex(左側)として分類されます。
曲率の位置による分類を表に示します。
| 名称 | 名称 |
| 後頭部頸部 |
|
| 頸椎(けいつい |
|
| 頸胸椎(けいきょうつい |
|
| 胸椎 |
|
| 胸腰椎 |
|
| 腰椎 |
|
| 腰仙部 |
|
また、側弯症の程度によって分ける方法もあります。 この場合、Cobb-Lippman分類による4つの基本グレードが適用されます。
表は、Cobb-Lippmanによる側弯症の4つの程度を示したものです。
| 等級 | 説明 |
| グレード I |
|
| グレードII |
|
| グレードIII |
|
| グレードIV |
|
このような場合、後弯症や脊柱管狭窄症とも呼ばれます。 後弯症と脊柱管狭窄症は、胸部の高さで一緒に発生することがほとんどで、後弯症は、胸部の高さで後弯と一緒に発生します。
低前弯=背骨の湾曲が小さい/小さくなる、高前弯=後弯が過剰になる/大きくなる。
また、湾曲障害が発見された年齢に基づいて、次のように評価されます:
- 乳児期 - 3歳未満の子供において
- 幼年期 - 3歳から10歳の子供において
- 思春期 - 10歳以上の子供において
また、構造的な変化による区分もあり、構造性側弯症と非構造性側弯症に分けられます。
前者は、椎骨や椎間板、周囲の軟部成分の構造に損傷(変形)がある場合です。 その損傷は、重度のものと、逆に軽度のもの、代償性のものがあります。 重度のものは必ず構造的ですが、軽度で代償性のものでは、構造的変形がない場合もあります。
脊柱の湾曲は、C字型になることがあります。 この場合、大弓側弯症と呼ばれます。 また、単弓側弯症と呼ばれることもあります。 この形は稀です。
もう一つは、S字型(代償性)側弯症です。 これは二重曲線側弯症と呼ばれ、胸椎、胸椎から頸椎への移行部、または臀部に弯曲があります。
最後のものは、多曲線側弯症で、3つ、あるいは4つと、より多くの曲線が存在します。
原因
脊柱側弯症の原因についてお聞きになりたいのでしょうか?
脊柱の変形には様々な原因があり、その原因によって脊柱側弯症は様々な形態に分類されます。
下の表は、原因による脊柱側弯症の形態を示したものです。
| 脊柱側弯症のタイプ | 原因 |
| 特発性 |
|
| 先天性 |
|
| がある場合があります: |
|
| 神経・筋 |
|
| さらに、脊柱管狭窄症は、以下のような原因で起こることもあります: | |
| 構造的なもの |
|
| 非構造的なもの | |
表に示したように、脊柱側弯症の原因はわかっていない場合があります。 特に小児期に、脊柱の変形が生じる引き金となる危険因子がいくつか存在します。
脊柱側弯症の場合、危険因子は以下の通りです:
- 遺伝的素因
- 性別
- 思春期の女子に多い
- ホルモンの影響の可能性
- 性的成熟度
- 身長
- 姿勢の悪さ
- 運動習慣が悪い
- 筋肉のアンバランス
- 下肢の長さの違い
- スポーツ活動、特に片側荷重
- テニス
- ゴルフ
- 怪我
- 楽器演奏
- 肥満
女の子は30度以上の側弯症になる確率が5~10倍。 子どもたちは長く座っていて、あまり動いていない。
現代は多くのメリットをもたらしますが、その反面、デメリットもあります。 子どもたちは座りっぱなしのライフスタイルを採用し、運動不足になっています。
座っていると、背中や腹部の筋肉、つまり体幹が弱くなり、子どもの筋骨格系や器官に悪影響が出ます。
子どもは十分に体を動かすことで、筋力、バランス、正しい姿勢を身につけることができます。 そのため、健康的なライフスタイルを身につけるために、水泳、ランニング、サッカー、空手などのスポーツ活動を行うことが重要です。
体を動かすことは、子どもの健全な発達に良い影響を与えます、
筋骨格系だけでなく、神経系や全器官に良い影響を与えます。
過体重や肥満を防ぐには、運動に加えて、合理的な食事が重要です。 体重が多すぎると、脊椎の問題やその他の二次的な問題や成人後の病気の一因となります。
症状
症状の有無は、側弯症の形態、重症度、範囲に影響されます。 第1度の特発性側弯症では、脊椎の変形に気づかないこともありますが、第2度以上の場合は、素人でも発見することができます。
脊柱側弯症の症状は、一見してわかる場合とわからない場合があるので、早期発見のためには、医師による定期的な検診が必要です。
しかし、二次性側弯症の場合は、基礎疾患や関連疾患、臓器への影響、先天性か後天性かによって、症状が大きく変わってきます。
重度の脱臼では、胸部臓器、呼吸器系、循環器系の機能が損なわれることがあります。
また、脊椎の痛みが全くない場合もあります。 そのため、子どもは問題があることを示しません。 あるいは、軽い痛みしかなかったり、体を動かした後や疲労で起こることもあります。 長時間座っていたり立っていたりすると現れます。
そして、痛みがないからこそ、子どもの姿勢、動作の定型、背骨、全体の姿勢に注意を払う必要があるのです。
肩の高さの違いは、片方の肩がもう片方より低い位置にあることで認識できます。 そのため、片方の肩がもう片方より長く見えることがあります。 頭が反っている。
背中を見ると、肩甲骨が見える。 片方の肩甲骨がもう片方より目立つ。 体幹は片側が短くなり、回転していることがある。
こぶやギブスができている。
腰、骨盤に凹凸がある。 腰骨が片方だけ高い。 体が片方に傾いている。
主な特徴のまとめ
- 頭の傾き
- 片方の肩が高くなる
- 片腕が長くなったように見える
- 片方の肩甲骨が伸びる
- 体幹の傾き
- ハンプまたはギブス、および仰臥位でのその強調。
- 肋骨の変形、胸郭の変形
- 臀部の凹凸 - 頚部の非対称性
- その結果、片方の手足が短くなる(手足が短くなるのではなく、骨盤の側面が高くなる)。
- 体の傾き
- 仰臥位で、背骨の湾曲が強調される。
診断
側弯症は、10~18歳の小児期に発症することが多く、成長が早く、細身の女子に多い病気です。 後年になってから診断されるケースはほとんどありません。
そのため、小児科医による定期的な脊椎の予防検査が必要です。
重要です:
もちろん、ご両親の役割も重要です。
お子さんの筋骨格系の状態を把握しておく必要があります。
以下のことをモニターする必要があります:
姿勢、歩き方、動きの癖
あらゆる方向から:
正面から、背後から、横から、そして仰向けの状態から。
背骨は、さまざまな変形や病気の影響を受ける可能性があることを忘れないでください。
頻度別の脊椎の変形
- 思春期特発性脊柱管狭窄症
- 先天性脊柱側弯症
- 先天性後弯症
- 小児特発性側弯症
- 若年性特発性側弯症
- 思春期・青年期の後弯症
- 脊椎分離症・脊椎辷り症
- 神経筋性側弯症
- 症候群性側弯症
診断には病歴聴取と臨床検査が必要で、家族歴や女子の場合は初潮を調べます。
医師は、背骨、その湾曲、肩、腰の対称性、前傾姿勢の評価、こぶの出現の可能性、肩甲骨の隆起、背骨の機能検査などを行います。
主カーブ、代償カーブ、末端椎体、頂点椎体、カーブの向き、局在を評価します。
定規、水準器(肋骨の隆起(ハンプ、ギブス)を測定)、側湾計を使用し、アダムスの前方転換テスト、骨の成熟度の評価、椎骨の回転測定、Risserゾーンによる骨年齢の判定などのスクリーニングを行う。
また、必要に応じて神経学的検査(筋電図、脳波など)、場合によっては心臓学的検査(ECHO)、肺活量や内分泌学的検査が必要です。
画像診断のうち、X線検査は、左右や位置を変えて撮影し、コブ角や脊椎湾曲の程度など角度を評価します。 この検査に加え、CTやMRIで脊椎管や脊椎神経を評価することもあります。
コース
脊柱側弯症の進行は、その形態や関連する疾患によって異なります。 例えば、神経筋性脊柱側弯症は進行すると考えられ、すなわち脊椎の変形が進行すると考えられます。
脊柱側弯症の80%は、原因がわからないまま発症します。
思春期型の脊柱側弯症の女子は、脊椎亜脱臼を起こす可能性が高くなります。
急激すぎる成長やホルモンの変化の影響など、多因子的な影響があると考えられています。
逆に、幼い男の子に多い乳児期側弯症の場合は、成長が進むにつれて変形が消失していきます。
背骨の変形を進行させる危険因子を考え、それを取り除くことが大切です。 そのためには、幼少期から体を動かすように指導することが必要です。
子どもが文句を言わないように...。
もちろん、子どもの体に不必要な負荷がかからないように、適切なスポーツの種類を考える必要があります。 子どもはスポーツの猛攻撃に精神的に対処でき、疲労を訴えることはありません。
きっと親を喜ばせるためでもある。
その後、過度のスポーツ負荷は、筋骨格系、関節の問題となって現れることがあります。
親や小児科医は、姿勢や動きのパターン、背骨全体を左右から観察します。 側弯症が進行しても、背骨の痛みが現れない場合もあります。
脊椎のずれが最も進行するのは、思春期と成長期だと考えられています。 成人期の脊柱側弯症は、すでに進行が最小限になっています。
脊椎疾患・脊柱側弯症の予防
脊柱側弯症の場合、間違った姿勢が悪影響を及ぼすため、幼少期から正しい姿勢や座り方を身につけることが必要です。
定期的な運動、正しい履物、背骨に過度の負荷をかけないことが重要です。
これには、前述の適切なスポーツ活動の選択も含まれます。 水泳、ウォーキング、屋外での活動が推奨されます。
処理方法: タイトル 脊柱管狭窄症
脊柱管狭窄症の治療:薬物療法、リハビリテーション+装具
もっとみる興味深いリソース
関連










