- solen.sk- フルニエル壊疽
- wikiskripta.eu- 壊疽
- mayoclinic.org- 壊疽
壊疽とは何か、その症状と治療法は?
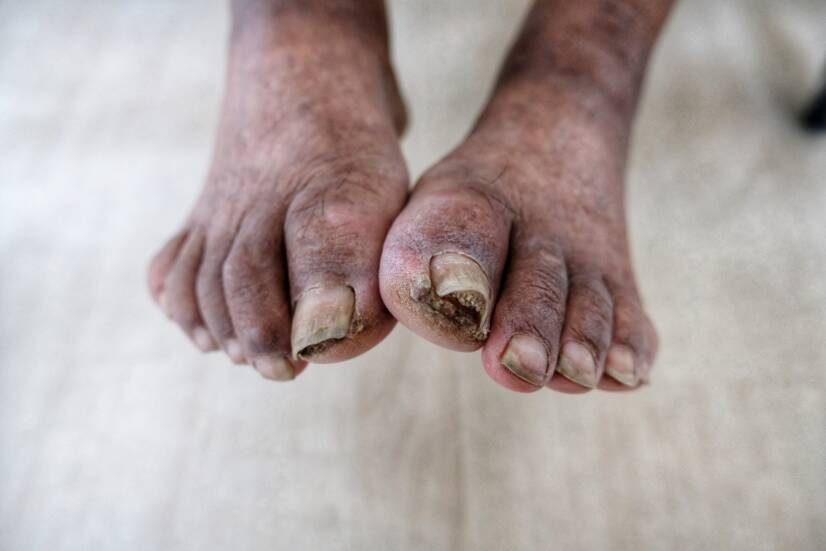
壊疽は、乾燥や感染などの二次的な変化によって起こることが多い。
記事内容
壊疽は、生命を脅かすことさえある危険な状態である。 その本質は、栄養分と酸素が十分に供給されていない患部組織の死である。 空気を必要とせずに生きている細菌(嫌気性)による感染が一般的である。
壊疽とは何か?
壊疽は、二次的な変化によって修飾された壊死である。 最も一般的なのは、乾燥と感染である。
壊疽には3つのタイプがある:
- 乾燥性壊疽(gangraena sicca) - 血管が閉塞した場合に四肢に多く発生する。 酸素供給不足が原因。
髄庖の色が紫色から黒色、暗褐色へと徐々に変化する。 皮膚は水分を失い、弾力性を失い、羊皮紙のようになる。 - 湿性壊疽(sphacelus)- 腐敗菌によって修飾された壊死。 壊死組織は湿った外観を呈し、臭いがし、破壊される。 色は緑色で、細菌がヘモグロビンに作用することによって起こる。
細菌が増殖しすぎると、生命を脅かす重篤な状態である敗血症が起こることがある。 - ガス壊疽(gangraena emphysematosa) - ガス形成細菌であるクロストリジウムによって引き起こされる壊死。 傷害の後、クロストリジウム感染が傷の奥深くに入り込む(例:傷に土が入る)と起こる。
組織は腫れ、化膿することがある。 触ると破裂するようなガスの泡を感じることがある。
ある種の細菌が周囲の組織や血流に入り込むと、壊疽は致命的な危険をもたらす。
壊疽のリスク
壊疽のリスクを最も高める要因は、血管の狭窄(アテローム性動脈硬化症)である。 狭窄が徐々に進行すると、酸素の供給が制限され、後に組織が完全に死滅する可能性がある。
糖尿病も重要な要因の一つであり、糖尿病が前述の細菌感染のリスクにつながることはよく知られている。
また、以下のような場合もリスクが高まる:
- 血管の炎症性疾患
- 免疫力の低下(化学療法、HIV、薬物中毒)
- 火傷
- 凍傷
- 喫煙
- 肥満
糖尿病性壊疽
糖尿病性壊疽という用語は、糖尿病患者の足における最小限の徴候から足全体の壊疽まで、幅広い範囲の肢端病変を包含する。 これは糖尿病の最も深刻な合併症の一つである。
糖尿病患者の足病変は健康な人の20~50倍多い。
糖尿病性壊疽を引き起こす要因
糖尿病の治療を受けている患者の場合、多くの要因が転帰を左右する。
最も一般的なものをいくつか挙げる:
- 神経障害-神経系(運動、感覚、内臓)の障害。
- 循環障害-血液供給不足とそれに伴う組織の血管不足
- 高血糖-血糖値の変動により、合併症の発症が早まる。
- 関節可動域の制限 - 感覚運動神経障害とともに、筋緊張の低下、こわばり、しびれを引き起こすため、立ったり歩いたりするときに負担がかかる。
糖尿病性壊疽は糖尿病性足症候群の重大な結果であり、しばしば患肢の切断につながります。 また、軽傷やしばしば過小評価された水ぶくれから発症することもあります。
これらの疾患の予防には、定期的なフットケアと糖尿病専門医への受診が必要です。
糖尿病性壊疽の診断と治療
糖尿病性壊疽の診断は、病歴に基づいて医師が行う。 患者はしばしば軽度の症状、いわゆる警告徴候を無視し、病気が進行した段階で外来を受診する。
- 病歴聴取 - 問診に基づいて、医師は患者の現在および以前の状態について必要な情報を得る。
- 身体検査 - 視診と触診で病気の程度と病期を判断し、触診で患部の圧痛や腫れを判断する。
- 検査 - 血液を採取し、炎症パラメータ(CRP、白血球数、FW)を測定する。
- 画像診断-病変の範囲、程度、深さを判断します。
- X線検査(レントゲン検査) - 固形構造物(骨)上の範囲を決定するために使用される。
- USG(超音波検査)-血流の異常を検出するために使用する。
- CT(コンピュータ断層撮影)、MRI(磁気共鳴画像法)-特に悪性度の高い疾患で、深部構造への浸潤を判断するために使用される。
- スワブ - 滅菌した特殊なブラシを使用して患部からスワブを採取し、細菌学的検査(嫌気性菌、好気性菌、ガス性菌の存在を検出する)に回します。
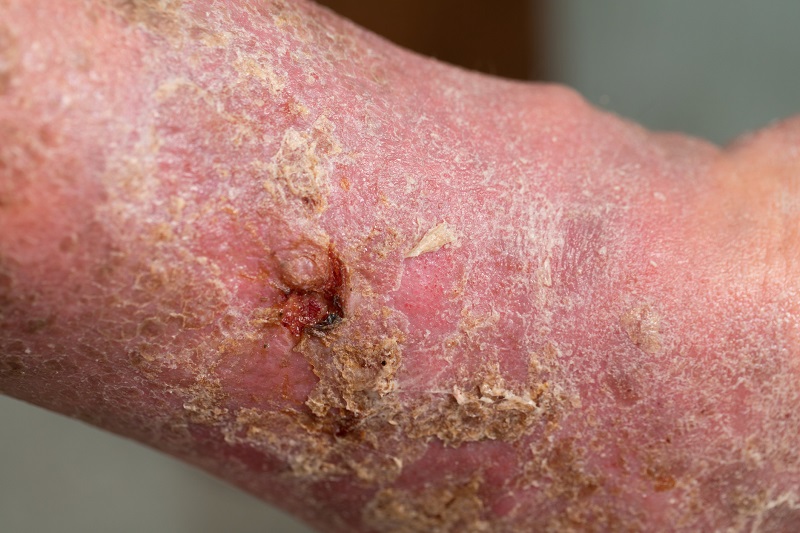
糖尿病性壊疽の治療
壊疽の治療は長期に及ぶことが多く、治癒の可能性のあるものから根治的な手術まで様々である。 最も重要で最初のステップは糖尿病の治療である。
- 内科的治療 - 血液を介して(静脈に)抗生物質を投与する。
- 局所外科治療 - 局所所見による。 必要に応じて局所麻酔下で外科治療を行う。 壊疽の初期、糖尿病足、脛骨潰瘍の場合、死んだ皮膚と皮下組織を切除する。 場合によっては骨も切除する。 抗生物質溶液による創部洗浄も行う。
- 外科的全治療-病変が進行し、これまでの処置が使えないか効果がない場合は、患肢を切断しなければならない。
興味深い事実:
嫌気性菌感染に対しては、高気圧チャンバーでの入院が推奨される。
患者は高濃度の酸素が維持されるチャンバーに閉じ込められる。 これは、この種の細菌の拡散や増殖を助長しない。
フルニエ壊疽
フルニエル壊疽(FG)は、外性器、会陰部および肛門周囲に発生する、生命を脅かす壊疽である。 現在、この定義には女性の同性の疾患も含まれているが、男性に多くみられる。
本疾患は1883年にJean Alfréd Fournierによって初めて報告された。
FGは、皮膚、尿道、膣または直腸からの様々な細菌(ブドウ球菌、連鎖球菌、大腸菌群、偽性大腸菌、バクテロイデス、フソバクテリア、偽性大腸菌)によって引き起こされる典型的な壊死性筋膜炎である。
FGの原因
FG発症の重要な前提条件は、罹患者の(主に細胞性)免疫障害と免疫低下である。 性器領域の局所疾患や外傷は、細菌感染の発症を促進する。
FG発症に影響する危険因子
FGを引き起こす危険因子の表
| 免疫不全状態 | 泌尿器科的原因 | 外科的原因 | 皮膚科的原因 | 一般的でない原因 |
| 糖尿病 | 陰嚢膿瘍 | 直腸周囲膿瘍 | 主に発展途上国で発生 | ヘルニア形成術 |
| 化学療法 | 外科的介入 | 穿孔性虫垂炎 | パイプカット | |
| HIV | 前立腺生検 | 憩室炎 | 新生児割礼 | |
| コルチコイド療法 | 尿道狭窄 | 直腸癌 | 外傷(ひっかき傷、虫刺され) | |
| 慢性アルコール中毒 | 下部尿路の内視鏡手術中の尿漏出 | 裂肛および瘻孔 | 外陰部および内陰部の閉塞性内膜炎 |
フルニエ壊疽の診断と治療
フルニエル壊疽の診断は、通常、臨床像と病歴に基づいて行われる。 主な症状は、多くの場合、病変部位の疼痛、腫脹、後期には発熱である。
- 病歴聴取-FGの危険因子を評価する。
- 身体診察 - 触診、患部の触診。
- 検査 - 血液からの微生物学的診断(CRP、FW、白血球)、尿培養。
- 塗抹 - 患部から滅菌ブラシを使用。
- 生検-より詳細な分析のため、生物学的材料を穏やかに採取する。
- 画像診断 - 病気の範囲と重症度を明らかにする。
- 超音波検査
- CT
- MRI
興味深い:
FGは急速に広がる可能性がある。 1時間に2~3cmと考えられている。
フルニエ壊疽の治療
FGが疑われる場合でも、患者の入院が必要である。 介入が遅れると死亡率が上昇する。
FGに対する最も一般的な治療は以下の通りである:
- 内科的治療 - 広範囲の抗生物質を血液ルート(静脈内)から投与する。
- 外科的治療-すべての壊疽組織および潜在的にリスクのある組織を根治的に切除する。 傷口を開いたままにしておくことが治癒を促進するために必要である。
- 尿路のドレナージ、膀胱上皮切除術。
- 人工肛門-特に直腸が侵されている場合。
- 形成再建-患部の二次閉鎖
- 高気圧室-高圧酸素による治療。
患者の継続的なモニタリングと水分補給が成功のための重要な要素である。 病気が発見された段階も重要である。
内臓壊疽
壊疽は私たちの体の多くの部分に影響を及ぼすが、内臓を侵すこともある。
壊疽が罹患する最も一般的な臓器は以下の通りである:
興味深いリソース
関連










