- medlineplus.gov- 睡眠障害
- 睡眠障害とは何か、Felix Torres, MD, MBA, DFAPA
- 睡眠障害の治療法、Alexa Fry、Alex Dimitriu
- 睡眠障害の診断と治療:臨床医のための簡単なレビュー、Vivien C. Abad, MD, MBA, Christian Guilleminault, MD
- 日本睡眠学会 - 日本睡眠学会誌。
- 岐阜大学医学部附属病院 - 岐阜大学医学部附属病院(岐阜県瑞浪市)。
- solen.cz- メラトニン, Dr.RNDr. Luděk Beneš, DrSc., Dr. MUDr. Zdeněk Wilhelm, CSc.
- solen.sk- Medical care of patients with insomnia,Doc. RNDr. Magdaléna Fulmeková, CSc., PharmDr. Lucia Masaryková, PhD., PharmDr. Ľubica Lehocká, PhD., Mgr. Alena Matulová
睡眠薬だけが本当に効くのか? 安眠へのいばらの道

写真提供: Getty images
質の良い睡眠をとることは、あなたにとって日常的な問題ですか? どのように睡眠習慣を変え、どのような時に薬に手を伸ばしますか?
記事内容
私たちは人生の約3分の1を睡眠に費やしている、あるいは少なくともそうしようとしている。 何が私たちの努力を妨げ、どうすれば質の高い睡眠を実現できるのだろうか?
結局のところ、それは精神的な健康だけでなく、私たちの健康に関わることなのだ。
睡眠とは、一日を終えてベッドに横になったときに期待される心地よい精神状態ではなく、何よりも私たちの生活に絶対不可欠な状態なのだ。
睡眠は、日中の私たちをフレッシュで活動的な状態に保ち、重要なプロセスを確実に機能させ、私たちの体の健康維持を助け、病気の発症や発症から体を守る、複雑な生物学的プロセスなのである。
睡眠中、意識は変化するが、脳と基本的な身体機能は活発なままである。
睡眠とは、生理的で定期的に繰り返される心身の状態であり、意識と環境に対する感覚の変化が特徴である。
一つの睡眠サイクルはいくつかの段階から成り、いわゆる睡眠段階と呼ばれる。 より詳細な情報は、さまざまな睡眠段階の記事を参照のこと。
睡眠は人生において重要な必需品であり、人の心身の健康の重要な指標ですが、多くの人にとって完全なものではありません。 そして、このような睡眠に不満のある人、つまり不眠症の人は絶えず増加しています。
睡眠薬とは何か、睡眠薬は何に効くのか?
中毒性のない処方薬や市販薬とは何か?
入眠障害や睡眠中の問題を解決するための薬の消費量が増加しているという統計は、そのことを示唆している。
ヨーロッパでは、2020年に催眠剤と鎮静剤の消費量が最も多かったのは北欧諸国であった。 スウェーデン、アイスランド、ノルウェーはそれぞれ1位、2位、3位であった。 一方、オーストリア、ドイツ、イタリアは最下位であった。
なぜ睡眠が重要なのか?
睡眠は人間が生きていく上で基本的に必要なものであり、肉体的にも精神的にも極めて重要である。
睡眠がなければ、私たちの生命は危うい。 文字通りだ。
眠るという行為自体も重要だが、それに関連する他の側面も重要である。 例えば、人が眠る具体的な時間である。
人間の身体は24時間周期で動いており、そのおかげで私たちは眠る時間を知ることができる。 この周期は概日リズムと呼ばれ、簡単に言えば体内時計である。
概日リズムとは何か?
概日リズムの役割は、私たちの体内のプロセスを1日の特定のフェーズに応じて制御することである。 あるプロセスは常に一定の時間に行われ、周期的に、つまり24時間ごとに繰り返される。
サーカディアン」という言葉は、ラテン語の "circa diem "に由来しており、直訳すると「およそ1日」という意味である。
概日リズムの最も重要な部分のひとつは、睡眠と覚醒のサイクルである。 この場合、身体は暗闇と光に反応する。 光が足りないと感じると、眠る時間だと判断する。 日没とともに疲れを感じ始めるのはこのためである。
概日リズムのもうひとつの役割は、例えば、ホルモン分泌(テストステロン)、体温、血圧、消化管活動などの調節である。
概日リズムの乱れは、私たちの健康にも影響を及ぼす。 もちろん、ネガティブな影響だ。 全身の精神的、肉体的システムに影響を及ぼす。
朝、太陽から発せられるブルーライト(青色光)は、私たちの体に「そろそろ起きなさい」という信号を送っている。 最近では、パソコンや電話などの電子機器からもブルーライトが発せられ、概日リズムを乱し、入眠障害を引き起こすことがある。
睡眠障害だけでなく、概日リズムの乱れは、疲労、集中力の低下、不機嫌や感情のコントロール不能、頭痛、消化器系の問題など、さまざまな問題を引き起こす可能性がある。
睡眠時間はどれくらい必要か?
睡眠の質に直接影響するもう一つの側面は、睡眠の長さである。 私たちは一人一人異なり、個性的であり、必要な睡眠時間も異なる。
米国国立睡眠財団によると、2014年の各年齢層に対する推奨睡眠時間は以下の通りである。
24時間周期の推奨睡眠時間表
| 発達段階 | 睡眠時間 |
| 乳児(4~11ヵ月) | 12~15時間 |
| 幼児(1~2歳) | 11~14時間 |
| 就学前(3~5歳) | 10~13時間 |
| 年少学齢(6~13歳) | 9~11時 |
| 高学年(14~17歳) | 8~10時間 |
| ヤングアダルト(18~25歳) | 7~9時間 |
| 成人(26~64歳) | 7~9時間 |
| 高齢者(65歳以上) | 7~8時間 |
最適な睡眠時間には、年齢以外にも、ライフスタイル、一般的な健康状態、睡眠時間の長さなどが影響する。
睡眠の質と時間が不足すると、どのような影響があるのでしょうか?
睡眠が重要である理由はすでに述べましたが、睡眠の質が定期的あるいは長期的に不足すると、実際にどのような健康リスクが生じるのでしょうか? それらについて見てみましょう。
睡眠不足の症状を下の表に簡単にまとめました。
| 精神障害 | 身体機能の病気や障害 |
|
|
| 重症の場合 | |
|
このリストを見ると、私たちは間違いなく、睡眠に大きな問題がないグループに入りたくなる。

しかし、もし睡眠に何か問題があるのではと疑ったり、(最悪の場合)確信したりしたら、どうすればいいのだろうか。
私たちは誰でも、時折眠りが浅くなったり不十分になったりすることがある。 それは、さまざまな外的影響(天候)、健康問題(短期的な病気)、人生のストレスの多い時期などが原因かもしれない。 短期的で一過性の睡眠障害の場合、パニックになる必要はない。
長期にわたる睡眠障害や原因が明らかでない睡眠障害の場合は注意が必要である。
睡眠障害は私に影響を及ぼしているのだろうか? その答えは、簡単なテストによって明らかになる...。
それではテストをしてみましょう。
- あなたの睡眠時間は30分以上ですか?
- 一晩に何度も目が覚め、なかなか寝付けないことがありますか?
- 早朝に目が覚めますか?
- 日中に眠気を感じたり、1日に何度も昼寝が必要ですか?
- 疲労のために日常生活に支障がありますか?
- 仕事・学校・家庭で集中するのが難しいですか?
- 記憶力に問題はありますか?
- 反応が遅れますか?
- 感情のコントロールに問題がありますか?
- 寝ている間、大きないびきをかいたり、あえぎ声を出したり、息が詰まるような音を立てたり、呼吸がしばらく止まっていると、パートナーや家族に言われたことはありますか?
- 眠りにつこうとすると、足や手がつっぱったり、熱くなったりしませんか?
- 睡眠中に足や腕がよく痙攣しますか?
ですから、睡眠障害があなたに何らかの影響を与えている可能性があります。
睡眠障害とは
- 睡眠の質の問題
- 睡眠の正しいタイミング
- また、睡眠不足も含まれます。
睡眠障害の発症や持続は、心理的・身体的な問題と密接に関係していることが多く、睡眠障害は既存の病気の症状であることもあれば、逆に病気の発症を助長したり悪化させたりすることもあります。
現在、睡眠障害には80以上の種類があることをご存知だろうか。
最も一般的で広くみられる睡眠障害は不眠症です。 この障害とその説明については、不眠症の記事をご覧ください。
その他のごく一般的な睡眠障害については、記事をご覧ください:
睡眠時間はどれくらい必要ですか? レム睡眠、ノンレム睡眠、そしてなぜ夢を見る必要があるのでしょうか?
不眠症に関するいくつかの事実(表)
| 不眠症は男性より女性に多い。 |
| 不眠症は通常長期に及び、2年以上続く人もいる。 |
| 不眠症の症状プロファイルは年齢とともに変化する。 高齢になるにつれて、夜間覚醒はより頻繁になり、睡眠不足の自覚は減少する。 |
| 診断された不眠症の約半数までが、既存の精神疾患の結果である。 |
睡眠障害には(意外かもしれないが)睡眠中の呼吸障害も含まれ、睡眠中に10秒以上呼吸が止まる睡眠時無呼吸症候群がある。
また、レストレスレッグス症候群と呼ばれる、下肢を動かしたくなる神経症状も睡眠障害のひとつである。 これは夕方から夜にかけて最も顕著であり、睡眠が妨げられるのは当然である。
睡眠障害の原因は何か?
睡眠障害を引き起こす要因がいくつかあることは、おそらく驚くことではない。
そのいくつかをサブカテゴリーに分類してみよう。
a) 病気や健康問題(例:喘息、心臓病、肺病、神経障害、ホルモン障害)-これらは日常生活の質を損なう。 睡眠に影響を与えたり、損なったり、妨げたりする様々な症状や徴候がある。
睡眠に悪影響を及ぼす症状の典型的な例は、痛みや咳である。
b) 精神的な問題や病気(例:うつ病、不安神経症) - 睡眠障害は、多くの精神的な病気、特に感情に関連する病気の主な症状である。
c) 遺伝 - ナルコレプシーなど、遺伝性の睡眠障害もある。
d) 外的要因 - 騒音、光、温度、不適切な睡眠環境。
e) 薬 - 睡眠を妨げる薬もある。例えば、精神刺激薬、プソイドエフェドリン(鬱血除去薬の一部)、ホルモン剤(経口避妊薬)、高血圧薬(βブロッカー)、ステロイドホルモン(プレドニン)、減量薬、一部の抗うつ薬など。
睡眠は、コカイン、アンフェタミン、メタンフェタミンなどの違法物質によっても影響を受ける。
f) 加齢 - 加齢とともに、必要な睡眠時間は短くなり、睡眠の深さも浅くなる(眠りが浅くなる)。 65歳以上の高齢者の半数以上が何らかの睡眠障害に悩まされている。
g) 生活習慣 - アルコール、カフェイン、ニコチン、寝る前の食事、不規則な日常生活(夜勤)、ストレス、感情的緊張。
自分が睡眠障害のどれかに当てはまる可能性があると合理的に判断できましたか? 最後のエネルギーを集めて、睡眠を改善する方法を見つけることに投資しましょう。
より良い睡眠への第一歩
睡眠の問題を解決するためには、まず原因を突き止める必要があります。 少なくとも、それを試みる必要があります。
睡眠の問題が健康問題や病気に起因していると思われる場合は、その原因に対処することから始める必要があります。 睡眠の問題の根本的な原因に対処することで、乱れのない休息を取り戻すことができます。
睡眠障害の原因が呼吸器系(前述の睡眠時無呼吸症候群)、神経障害(レストレスレッグス症候群)、心理的な病気に関連している場合は特に注意が必要です。 このような状況では、質の悪い睡眠に対する自己治療は適切ではありません。 医師との相談が必要です。
睡眠障害が特定の薬によって引き起こされていると思われる場合は、いかなる場合でも治療を中止しないでください。 特に、医師の助言に基づいて長期間服用している薬には当てはまります。 このような場合は、睡眠障害について医師に相談してください。
しかし、睡眠障害が医学的な問題によって引き起こされていない場合、どうすればいいのでしょうか?
専門家の介入や支援を必要とせず、自分で睡眠障害を改善するための初期段階を踏むことができます。 ですから、まずは自分自身と自宅の準備から始めましょう。
睡眠の質を高めるための基本的な対策の概要(表)
| 生活習慣を整える方法 | 寝る場所を変える |
|
|
これらの対策を総称して睡眠衛生と呼びます。
睡眠衛生に加えて、私たちは認知行動療法を睡眠障害の治療の基本的なレジメンの1つとして取り入れています。
認知行動療法とは?
睡眠障害の治療法として広く用いられているこの治療法は、就寝時の行動や習慣を修正することで睡眠の質を向上させるとともに、睡眠障害の発症にも関与している思考を変化させます。
認知行動療法は2つの部分から構成されています。
- 認知的要素 - セラピーの第1部では、睡眠障害の原因となっている否定的な態度や信念を認識し、それを改める方法を教えます。 例:入眠時の不安解消思考など。
- 行動的要素 - セラピーの第2部では、不眠症の原因となる習慣や行動を避ける方法を示し、それらをより良い睡眠習慣に置き換える方法を教えます。 例:日中の睡眠を制限する、ベッドは睡眠専用にする、など。
セラピーは、適切な経験を持つ心理学者の指導監督の下で行われます。
非薬物療法は、睡眠障害の最初の治療、いわゆる第一選択治療となることもあるが、ほとんどの場合、薬物療法の補完的治療として用いられる。
薬局での応急処置 - 薬、錠剤、食品サプリメントの形で手助けをする。
患者が睡眠障害に対処するための次のステップは、薬局に行くことです。 薬局では、薬剤師が問題について相談に乗り、正しい治療方針について適格なアドバイスをしてくれます。
薬剤師が睡眠障害についてよくする質問は何ですか?
- 睡眠に関する具体的な問題は何ですか?
- 睡眠障害はいつから続いていますか?
- 睡眠障害の原因は何だと思いますか?
- どのような状況で睡眠障害を発症しましたか?
- 睡眠を改善または悪化させると思う要因を明確にできますか?
- 睡眠の問題を解決しようとしましたか?
- 睡眠を改善する努力は成功しましたか?
- 睡眠の問題はあなたの精神に影響を与えましたか?
- いつも寝る前にいつ、何を食べますか?
- 寝る部屋はどんな感じですか?
- 定期的に体を動かしていますか?
薬剤師は、あなたとの内密の話し合いの後、状況や重症度を評価し、治療の選択肢を知らせたり、非薬物療法を勧めたり、あるいは、あなたの状況にとって最良の選択肢として医師の診察を勧めたりします。
薬剤師の役割のひとつは、患者による不必要な催眠剤(睡眠障害の治療に使われる薬)の使用を防ぐことです。
医師の診察を受けずに薬局で選ぶことができるのは、市販薬やサプリメントに限られます。 これらの製品は主に、神経の緊張やストレスを和らげたり、軽度の睡眠障害を改善するために使用されます。

睡眠障害治療用市販薬の一覧表
| 植物性医薬品(生薬) | バレリアナ・オフィシナリス メリッサ ラバンデュラ セイヨウキズタ オトギリソウ オトギリソウ(セイヨウオトギリソウ) Mentha piperita(ペパーミント)(睡眠障害の治療には必ずバレリアンと併用する。 |
| 市販薬、栄養補助食品 | メラトニン |
植物性医薬品には、内服薬、錠剤、カプセルの形で、お茶、単品または組み合わせたハーブ製剤がある。
植物性医薬品は、現在服用している他の薬と相互作用する可能性があるため、服用には十分な注意が必要です(例えば、セイヨウオトギリソウは多くの薬と相互作用の可能性があります)。
メラトニンは、松果体と呼ばれる脳の一部で生成されるホルモンで、体内の天然物質です。 その主な役割は、明暗のリズムに関する情報を全身に伝えることです。 メラトニンは、夕方になると分泌量が増加します。光の強さが弱まるにつれて分泌量が増加するためです。 メラトニンは眠気を誘発し、睡眠に入る時間であることを体に知らせます。
メラトニンの濃度を測定することで、検査対象者が24時間周期のどの段階にいるのか、また概日リズム障害に罹患しているのかを評価することができる。
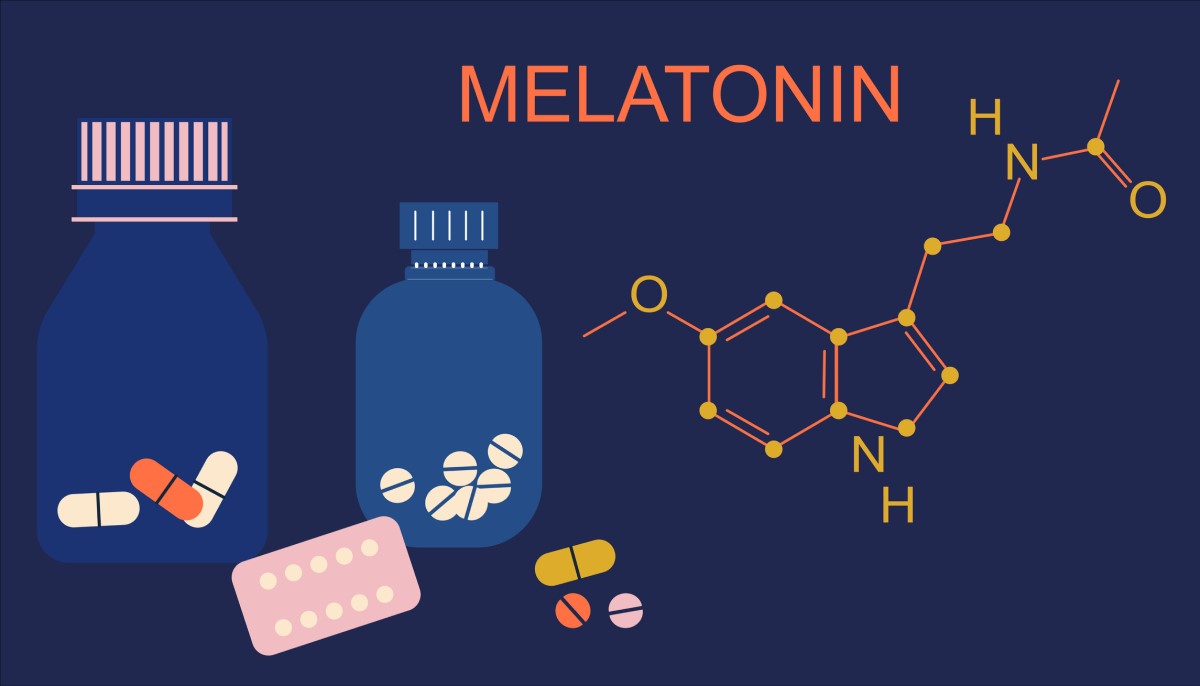
天然の睡眠ホルモン(メラトニンと呼ばれることもある)の分泌が乱れると、睡眠障害の発生率が高くなる。 メラトニンの分泌が低下するのは、高齢の場合などに特徴的である。 メラトニンの濃度は、特定の薬物(アセチルサリチル酸、イブプロフェン、β遮断薬、ジアゼパムなど)やさまざまな習慣(アルコール、カフェイン、タバコ)によって低下することがある。
例えば、オートミール、穀物の新芽、大麦、米、バナナ、トマト、ビタミンB群、マグネシウム、カルシウムなどである。
薬や栄養補助食品の形でメラトニンを補給することで、睡眠を誘発したり、その開始を早めたりすることができる。 これらの製品は、常に短期間の服用にとどめるべきである。
メラトニンの至適投与量は、体の反応にもよりますが、1~3mgで、睡眠の約60分前に投与する必要があります。
.jpg)
どのような場合に医師の診察が必要ですか?
睡眠障害を解消するために、非薬理学的治療や市販品による治療が十分でない、あるいは利用できない場合には、医師の助けが必要です。
また、睡眠障害が長期にわたり、重症で、日常生活に大きな制限を与えている場合は、医師の診断が必要です。
睡眠障害、特に不眠症は催眠薬(時には鎮静薬)で治療する。 催眠薬で治療する場合、いくつかの基本原則が適用される。
- 催眠薬は睡眠障害の症状を一時的に改善するためにのみ用いる。
- 慢性的な睡眠障害の場合は、原因に対する治療が必要である。
- 治療薬は、その患者に効果が得られる最低用量で使用する。
治療の中止は、突然ではなく、徐々に行う。 そうすることで、再発やより重度の睡眠障害を防ぐことができる。
催眠薬は3つの世代に分けられる。
催眠薬の世代と個々の例を下表に示す。
| 世代 | 薬剤グループ | 薬剤の例 |
| 第1世代 | バルビツール酸系薬(現在は使用されていない) | フェノバルビタール、アロバルビタール |
| 第二世代 | ベンゾジアゼピン系薬 - 非選択的ベンゾジアゼピン受容体作動薬 | ミダゾラム、シノラゼパム、ジアゼパム、ニトラゼパム、フルニトラゼパム |
| 第三世代 | 非ベンゾジアゼピン系催眠薬 - 選択的w1-ベンゾジアゼピン受容体作動薬 | ゾルピデム、ゾピクロン、ザレプロン |
バルビツール酸塩
バルビツール酸系催眠薬は、安全性の観点から不適切であり、より効果的で安全な薬物に取って代わられている。
バルビツール酸系薬物の主な欠点は、治療指数が狭いこと(正確な有効量を決定するのが難しい)、相互作用の可能性が高いこと、適切な解毒剤(解毒剤)がないことである。 また、顕著な呼吸抑制や心抑制を引き起こし、依存や耐性のリスク、乱用のリスクもある。
ベンゾジアゼピン系薬剤
第三世代催眠薬とともに、現在、医療現場で最も広く使用されている催眠薬であり、第一選択薬である。
催眠作用に加え、鎮静作用、抗不安作用、骨格筋弛緩作用、抗けいれん作用がある。 また、習慣性と耐性があり、大量に服用すると呼吸と心臓の活動を抑制する。
ベンゾジアゼピン系薬剤は、呼吸抑制や心機能抑制が増強され、生命を脅かす可能性があるため、アルコールと併用してはならない。
特定のベンゾジアゼピンの選択は、睡眠障害のタイプと薬物の薬物動態学的特性によって決定される。
非ベンゾジアゼピン系催眠薬
非ベンゾジアゼピン系催眠薬はベンゾジアゼピン系催眠薬に比べ、選択的な作用のため副作用が少なく、依存性や耐性も生じない(非依存性睡眠薬の場合)。
抗ヒスタミン薬(アレルギー治療薬)の中にも、睡眠障害に使用されるものがある。 プロメタジン、ジフェンヒドラミン、ビスレピンなど。
睡眠障害の治療と薬物療法の基本的なスキームはどのようなものだろうか。 年齢層や特定の患者群に分けて考えてみよう。
さまざまな患者群における睡眠障害の薬理学的治療の表的概要
| 成人 | ||
| 非薬物療法 | 単独または薬物療法との併用 | |
| 薬理学的治療 | ベンゾジアゼピン系薬剤 | すべて |
| 非ベンゾジアゼピン系催眠薬 | すべて | |
| メラトニン | ||
| 抗うつ薬 | トラゾドン | |
| 抗ヒスタミン薬 | ジフェンヒドラミン | |
| 小児および思春期 | ||
|
非薬物療法
単独または薬物療法との併用 | 単独または薬物療法との併用 | |
| 薬理学的治療 | ベンゾジアゼピン系薬剤 | 医師の指示に基づく |
| 非ベンゾジアゼピン系催眠薬 | 医師の指示に従う | |
| メラトニン | 医師と相談の上、小児および青少年向けの製品に限る。 | |
| 抗うつ薬 | 医師の指示がある場合のみ | |
| 抗ヒスタミン薬 | 医師の勧めがある場合のみ | |
| 高齢者(65歳以上) | ||
| 非薬物療法 | 単独または薬物との併用 | |
| 薬理学的治療 | ベンゾジアゼピン系薬剤 | 医師の推薦がある場合のみ |
| 非ベンゾジアゼピン系催眠薬 | 医師の指示に従う | |
| メラトニン | ||
| 抗うつ薬 | 医師の勧めがある場合のみ | |
| 抗ヒスタミン薬 | 医師の勧めがある場合のみ | |
| 妊娠 | ||
| 非薬理学的治療 | 単独または薬物との併用 | |
| 薬理学的治療 | ベンゾジアゼピン系薬剤 | 医師の指示に従う |
| 非ベンゾジアゼピン系催眠薬 | 医師の指示に従う | |
| メラトニン | 医師の勧めがある場合のみ | |
| 抗うつ薬 | 医師の勧めがある場合のみ | |
| 抗ヒスタミン薬 | 医師の勧めがある場合のみ | |
睡眠は、私たちの生活において重要な役割を果たします。 健康で質の高い生活を送るために、最優先事項の1つにしてください。
あわせて読みたい:子どもの不眠症:赤ちゃん、子ども、思春期。
興味深いリソース

PharmDr. Marianna Forgáčová
同じ著者の記事をすべて見るポータルとコンテンツの目的は、専門家に取って代わることではありません
試験。コンテンツは情報提供を目的としており、拘束力はありません
アドバイザリーではなく、のみ。健康上の問題がある場合は、探すことをお勧めします
専門家の助け、医師または薬剤師の訪問または連絡。









