肩の痛み:考えられる原因は? 何が有効で、どのように治療するのか?

肩関節の痛みは一般的な筋骨格系の問題であり、ありふれた日常生活でさえも複雑にしてしまう。 肩関節の痛みの背景には何があるのだろうか?
肩関節は人体で最も複雑な関節のひとつです。 その近くには多くの筋肉があります。 その痛みは、過負荷、怪我、不安定性、傷害、病気、その他多くの要因によって引き起こされます。
肩関節の痛みの原因にはどのようなものが考えられるのか、診断はどのように行われるのか、その他多くのことをこの記事で学びましょう。
肩関節の解剖学的概要
肩の痛みという主要な問題を理解するためには、少なくとも解剖学的な基本を知っておくことが役に立ちます。
肩関節は、上腕骨、肩甲骨、鎖骨の3つの骨で構成されています。 上腕骨は、その先端に球状の形(頭部)があり、肩甲骨の隆起部のくぼみにはまります。
肩甲骨からは、肩甲棘と呼ばれる後方の隆起、烏口突起、肩峰と呼ばれる肩甲上突起が伸びており、肩関節障害の発症に重要な役割を果たします。
肩関節の周囲には、その部位を安定させるために多くの靭帯があります。
靭帯と靭帯の間にある軟部構造(滑液包)は、肩の異なる構成要素間の自然な滑りと動きを助けます。
肩関節には、頚椎や胸椎、胸部、上肢そのもの(上腕二頭筋、上腕三頭筋など)から多くの筋肉が介在しています。
肩の筋肉は主に腱板と呼ばれる筋肉群で構成され、棘上筋、棘下筋、肩甲下筋、小円筋からなります。
解剖学的には、肩関節の最も大きな部分を覆い、ほとんどの肩の動きにおいて重要な役割を果たしています。
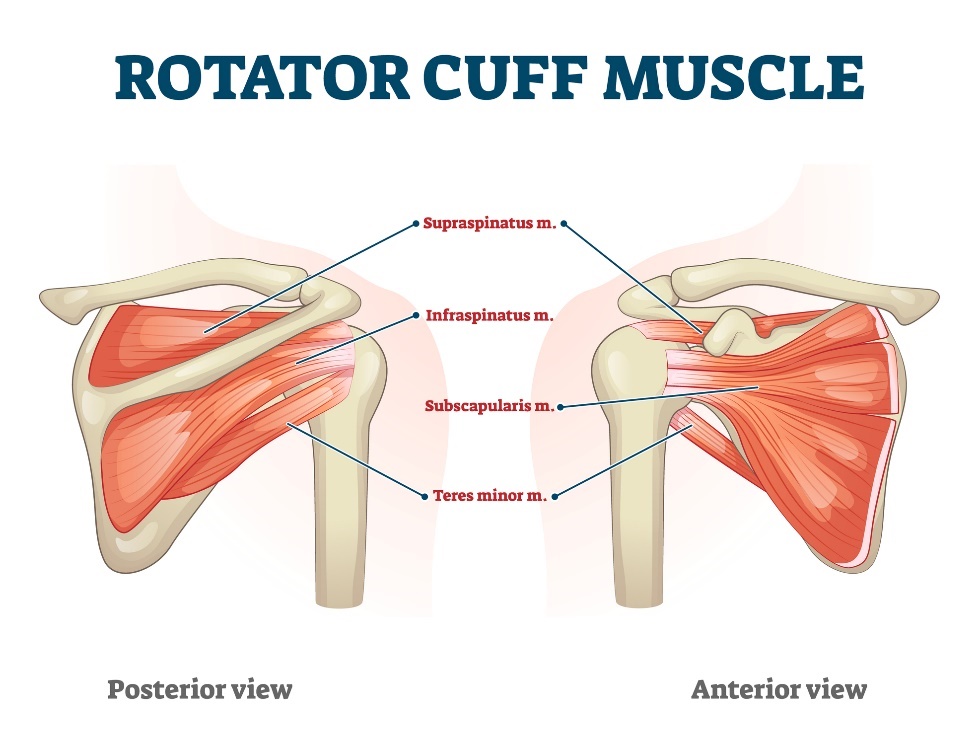
肩の痛みの病因
肩関節の解剖学的な複雑さと、肩の機能に関与する多数の筋群を考慮すると、痛みの病因は多様で多因子性である。
肩の障害は、機能的障害と構造的(器質的)障害に分けられる。 機能的障害は、主に軟部構造(筋肉、筋膜、靭帯など)の変化による安定性と機能の障害である。
構造的障害は、関節症、骨折、神経障害などの退行過程という意味での器質的な病理学的所見によって引き起こされる。
機能的障害は、構造的障害に進展する可能性がある。
肩の機能障害
機能障害は軟部構造を含むため、その数は実に多岐にわたる。 肩に関連する最も一般的な障害と診断を以下に挙げる。
筋肉のアンバランス
筋のアンバランスとは、筋肉の状態の不均衡を意味します。 一方の筋群が弱化し、もう一方の近くの筋群が過負荷を受けたり、スパズム(硬直した筋繊維)の出現とともに短縮したりします。
骨間筋の弱化は、過負荷で短縮した僧帽筋上部線維や短縮した大胸筋とともに、上十字症候群と呼ばれる腕神経叢の筋アンバランスを引き起こす。
頭と肩の前方姿勢を作り出す筋肉のアンバランスは、頸椎、肩関節、肩甲骨の位置自体の力学に悪影響を及ぼします。
筋短縮
筋短縮は、筋肉の弾性成分(靭帯と呼ばれる)が短縮する状態です。 様々な理由で起こります。
しかし、最も一般的な原因は、十分な補償がないまま、運動によって筋肉に頻繁に過負荷がかかり、その際に反射的に筋肉が短縮してしまうことです。
筋や筋群の短縮は、筋のアンバランス、過度の伸張、不安定性、疼痛を引き起こします。
ハイパーモビリティとハイポモビリティ
能動的・受動的運動において、生理的可動域を超えて可動域が広がることをハイパーモビリティという。
靭帯の弛緩が大きすぎると、その部位の安定性が低下する。
関節の可動域制限(可動性低下)は、関節の構造的障害、関節包の退縮(長期固定、関節包炎など)、筋の病理学的変化(筋力低下、筋短縮)、機能障害の4つの原因によって起こることが多い。
肩甲骨の内側縁
肩甲骨の内縁は背骨のコースと平行です。 前鋸筋は肩の内転に働き、肩甲骨を胸郭後部に固定します。 前鋸筋の筋力低下や機能障害により、肩甲骨の内縁が胸郭後壁から逸脱します。
肩関節に影響を及ぼす肩甲骨の安定性と可動性に変化が生じます。
五十肩症候群
五十肩症候群(専門的には癒着性関節包炎として知られている)は、肩のこわばりと動きの制限を特徴とする肩関節の障害です。 一般的には、長期間肩の動きが制限されるような状況で徐々に発症します。
関節包の硬化と肥厚の結果、関節の可動性が制限されます。
カルシウム塩が徐々に腱や腱膜に浸透し、沈着物が形成されることもあります。
肩の構造的障害
肩関節の構造的器質的障害の病因には、機械的損傷(骨折、脱臼)、炎症過程、神経障害、変性疾患(関節症)などがあります。
肩関節の関節症
肩関節の軟骨や骨における進行性の退行性変化は、肩の痛みや可動性の低下の原因となります。
最も一般的な原因は関節症(変形性関節症)で、軟骨組織が狭くなって弱くなり、最終的には骨棘(骨の変形)を形成します。 この病気は高齢と関節の摩耗に関連しています。
関節症の症状は、主に関節の痛みとこわばり感です。
脱臼、亜脱臼、骨折
骨折や脱臼は肩関節の不安定性と痛みを引き起こします。 骨折や脱臼の最も一般的な原因は、転倒や強い衝撃です。 一般的な骨折は鎖骨と上腕骨の骨折です。
肩関節脱臼(脱臼)とは、上腕骨頭がソケットから外れて、間違った位置にとどまっている状態です。 上腕骨頭がソケットから部分的に外れて、関節に戻る場合は亜脱臼、つまり部分的な脱臼です。
肩の骨折や脱臼は、肩関節付近の軟部組織を傷つけ、合併症を引き起こします。
インピンジメント症候群
インピンジメント症候群は、肩峰の肩甲骨突起の下にある滑液包(かつえきほう)の刺激や炎症反応によって引き起こされる肩関節の疼痛症状です。
平たく言えば、インピンジメント症候群はイスムス症候群とも呼ばれます。
インピンジメント症候群には、夜間痛や患部で眠れないといった症状がつきものです。
インピンジメント症候群の原因となる機能障害は、筋肉のアンバランス、肩の伸展、上腕二頭筋頭の痙攣、筋肉の協調性の障害などである。
解剖学的な原因としては、フック状の肩峰隆起や腱板の変性変化があげられます。
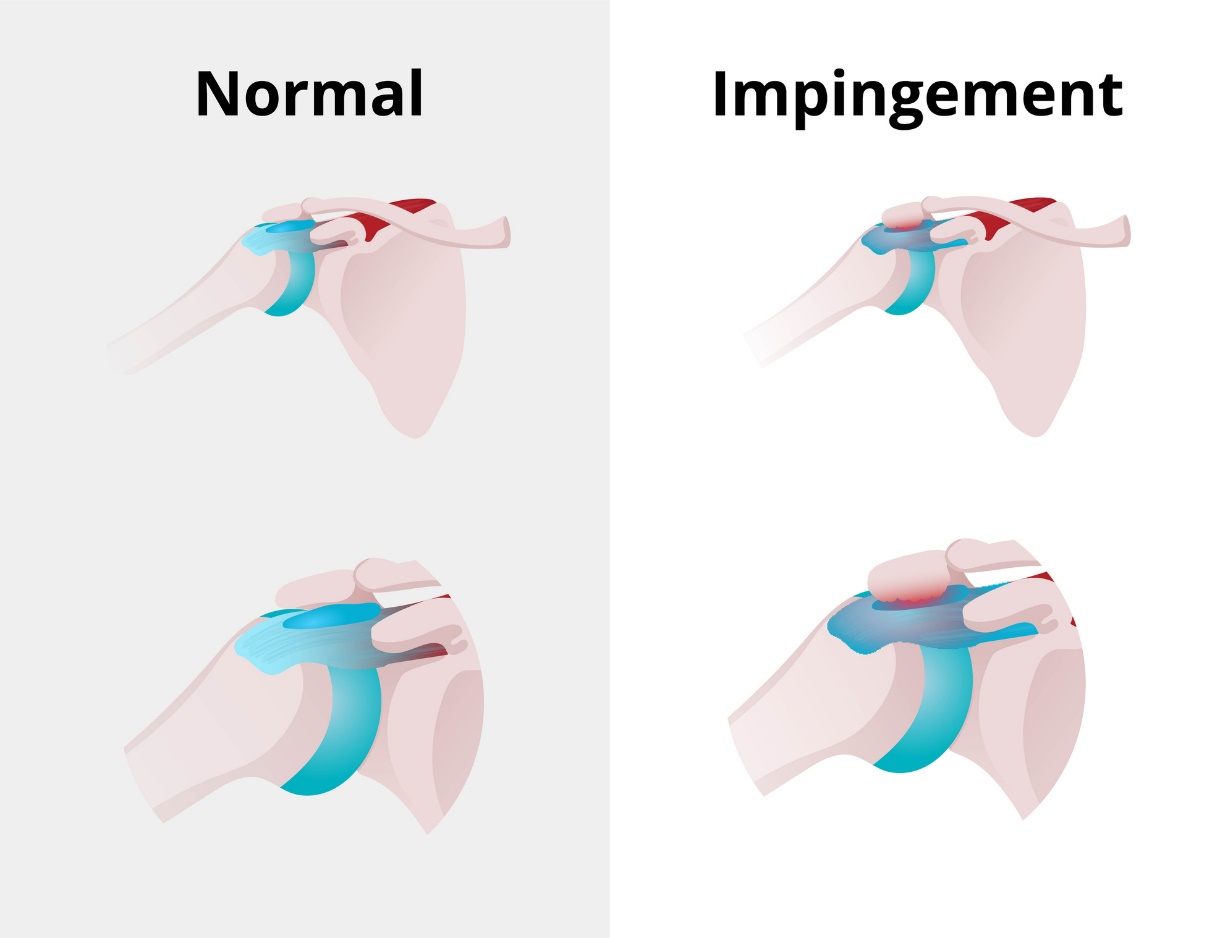
腱鞘炎
筋肉の腱(靭帯性腱)の炎症は、専門的には腱炎と呼ばれる。
肩関節内では、腱板部にカルシウム塩が沈着し、慢性的な圧迫により血流や血液の供給が妨げられます。
臨床像はインピンジメント症候群に似ており、肩関節の活動的な動きの制限と痛みがあります。
滑液包炎
肩関節の痛みの比較的一般的な原因は、滑液包の炎症です。 反復運動や使い過ぎによって筋肉や腱に過負荷がかかると、滑液包に炎症が起こります。 発生原因としては、衝撃も考えられます。
滑液包炎は主に腫脹、局所の温度上昇、関節のこわばり、運動時の痛みによって現れます。
腱板筋の損傷
肩の痛みの最も一般的な原因は、肩関節の腱板筋の炎症や断裂です。 筋繊維の断裂や損傷は、痛み、可動性の制限、さらには筋力の低下によって現れます。
原因は、インピンジメント症候群、腱腱の変性、慢性的な断裂をもたらす筋肉の頻繁な過負荷と密接な関係があります。 急性の筋断裂は、主に怪我や機械的損傷で起こります。
上腕二頭筋頭の損傷
腱鞘炎は、上腕二頭筋長頭腱の炎症である。 肩の屈曲と肘の屈曲で圧痛を示す。 超音波検査では、上腕二頭筋腱腱の腫脹と滑膜炎が認められる。
この疾患は、上肢を肩関節で伸展させ、肘関節で同時に屈曲させるような姿勢で、過度の運動(スポーツ、仕事)をしたときに生じることが多い。
上腕二頭筋の断裂は、特に重い荷物を持ち上げたときに生じます。 腱腱は損傷し、肩関節から剥離します。 筋はしばしば慢性的に過負荷がかかり、損傷前に変性しています。
上腕二頭筋は付着部や線維の中央部で損傷することがあり、筋力、疼痛、患部の腫脹が障害される。
神経障害 - 神経圧迫
加齢、退行過程、怪我などにより、頚椎の椎骨や椎間板が破壊され、肩や上肢全体に向かう頚椎神経が圧迫されます。
神経が圧迫されると、筋力低下、肩や手足のしびれ、腕に痛みが走ります。
肩関節障害の診断
肩関節障害の診断は、主に整形外科医、リハビリテーション医、神経科医による総合的な検査で行われます。 医師の目的は、痛みの原因を突き止め、構造的な問題を除外/確認することです。
医師は肩関節を視診、触診し、あらゆる方向から肩関節の安定性と可動性をテストします。
受動的、能動的な動きで関節の可動域をテストし、その動きに痛みがあるかどうかを判断するために抵抗テストを行います。
ほとんどの場合、患部の内部構造を詳細に観察するための画像検査が行われます。
超音波検査は、主に軟部構造のより複雑な障害に使用される。 X線検査は、主に骨組織の状態を検査・表示するために使用される。
CT(コンピュータ断層撮影)やMRI(磁気共鳴画像法)は、筋肉、神経、靭帯といった身体の軟部構造を観察するために用いられる。
筋電図検査は、筋肉や末梢神経の検査、神経筋の協調性の評価に用いられる。
赤外線サーモグラフィは、体表面からの放射線を画像としてとらえ、痛みの種類や炎症プロセスの局在をより正確に判断するのに役立ちます。
関節鏡検査は、関節に細い光学機器(関節鏡)を挿入し、肩関節の内部構造をモニター上で詳細な解像度で観察する手術・診断法です。
肩関節の治療オプション
どのような痛みの治療を行うかは、その原因によって異なります。
肩関節の治療には、理学療法、リハビリテーション、人間工学に基づいた動作などの保存的治療があります。
薬物療法では、鎮痛薬、軟骨保護薬、抗炎症薬などを使用します。
外科的治療も選択肢の一つで、特に損傷や構造的損傷があり、保存療法や薬物療法が無効な場合に適応となります。
保存的治療
理学療法士による運動療法、日常動作のエルゴノミクス(人間工学)、物理的な方法の適用などのリハビリテーションが主な要素です。
肩関節に対する物理的方法には、超音波、電気療法、レーザー、衝撃波、水治療、温熱療法などがあり、特定の疾患と治療の目標(痛み、炎症、治癒など)に応じて選択する。
家庭でできる物理療法では、温湿布や冷湿布を用いるのが一般的である。 温湿布は慢性疾患の治療に用いられ、筋弛緩効果があり、筋肉をリラックスさせ、こわばりをほぐし、反射的に痛みを和らげる。
一方、アイスパックは、急性の炎症やうっ血の腫れや痛みを抑えたり、炎症を予防したりするために使用される。 ただし、医師に相談することが望ましい。
理学療法は、筋肉のアンバランスを解消し、弱くなった筋肉を強化し、過負荷で短縮した筋肉を緩和し、肩の安定性と可動性を改善し、機能障害そのものを修正することを目的としています。
肩の場合、しばしばキネシオテーピングが行われます。

薬物療法
肩の痛みに対しては、痛み、腫れ、炎症を和らげるために、一般的な内服薬や、腱、筋肉、関節の炎症に対する外用クリームが使用されます。
抗炎症薬(コルチコステロイドなど)を注射の形で局所に塗布することも可能です。
変性疾患では、軟骨保護剤(軟骨を支え、栄養を与える物質)を関節に直接注射する方法もある。 痛みを伴う疾患では、局所麻酔薬と抗炎症剤の併用療法が処方されることもある。
従来の内科的治療に加え、変性性関節疾患の患者さんには、幹細胞を局所的に塗布する方法を試すことができます。 幹細胞は体内の一部であり、関節の再生・治癒効果があります。
外科的治療
外科的治療は、関節の痛みや機能障害の原因に基づいて選択されます。
これには、肩の安定化、筋肉や靭帯の断裂の縫合、石灰化した成分の除去、除圧、人工関節(エンドプロテーゼ)への置換、神経構造の解放、その他多くの方法が含まれます。
外科的治療の適応となるのは、特に外傷や骨折、高度の変形性関節症、軟部構造の断裂、保存療法や薬物療法で健康状態が改善しない場合です。
回復には手術の種類によって個人差があります。
肩関節痛の予防
健康な肩関節の機能を維持するための予防は、主に正しい技術で適切な運動を定期的に行うこと、回復させること、そして障害や病気の最初の兆候が見られたら専門家の助けを借りることです。
どのようなエクササイズを選べばよいかわからない場合は、理学療法士やリハビリテーション医、認定トレーナーに相談することをお勧めします。 理学療法士やリハビリテーション医は、あなたの健康状態や身体状況に適したエクササイズを提案してくれるでしょう。
肩関節の予防
- 定期的かつ代償的な運動
- 短縮した筋肉のストレッチ
- 正しい姿勢と頭の使い方
- 十分な再生
- ビタミンとミネラルの十分な摂取
- 質の高い規則正しい睡眠
- 痛みがある場合、受診を遅らせない。
興味深いリソース
関連










